ÚLTIMA HORA
EN DOLOR
NOTICIAS

THE NOBEL PRIZE
El dolor, el calor y otras sensaciones para un premio Nobel
El pasado 4 de octubre, el comité del Instituto Karolinska, encargado de otorgar el premio nobel de fisiología o medicina, anunció que los ganadores de la edición del 2021 serían los Dres. David Julius y Ander Patapoutian, por sus descubrimiento de los receptores de la temperatura y el tacto1. La entrega de los galardones se realizó el 10 de diciembre, aniversario del fallecimiento de Alfred Nobel, en el auditorio de la ciudad de Oslo2.

Aunque el testamento de Alfred Nobel establecía que los premios se otorgarían por los descubrimientos y contribuciones notables para la humanidad durante el año anterior3, ocurre con frecuencia que el comité del nobel premia descubrimientos cuyo desarrollo ha tomado muchos años de la vida de los galardonados. Este es el caso de los premiados en fisiología o medicina de 2021, cuyos trabajos en la investigación de los receptores de la temperatura y el tacto se remontan a 19974 para el Dr. Julius mientras que el Dr. Patapoutian obtuvo sus primeros resultados en 20025.

ENTREVISTA
PLATAFORMA MUJER Y DOLOR
En la actualidad se sabe que mujeres y hombres tienen una percepción distinta del dolor, y que responden de manera diferente a los tratamientos. La peor parte se la llevan las mujeres, que presentan mayor prevalencia de patologías dolorosas, con menores efectos de los fármacos.
Esta realidad ha impulsado a un grupo multidisciplinar de profesionales a fundar la plataforma mujer y dolor, que se presentó oficialmente el pasado 13 de octubre durante la conferencia inaugural del congreso de la SED.
Con este motivo entrevistamos a la Dra. Catalá, una de las promotoras de este proyecto, que nos habla de la necesidad de esta iniciativa, sus objetivos, sus propuestas y sus planes de futuro.

Dra. Elena Català Puigbò
Anestesiología y Dolor. Dirección de la Clinica del Dolor.
Hospital Universitario de la Santa Creu i Sant Pau.
Profesora Asociada de Anestesiología y Dolor. UAB.
La PLATAFORMA Mujer y Dolor es una asociación con carácter social y científico, multidisciplinar, que tiene por objeto fomentar la sensibilización social para el estudio o investigación del dolor en la mujer e impulsar la participación de instituciones y profesionales para la atención y tratamiento del dolor crónico y sus consecuencias, desde una perspectiva de género. Entre su estrategias caben destacar:
1.- La Promoción de la prevención, el diagnóstico precoz, el estudio y el tratamiento del dolor en la mujer.
2.- El Desarrollo de trabajos, estudios y proyectos de investigación en dolor relacionado con el género, dentro de la comunidad científica.
3.- La Colaboración con los organismos públicos y privados, competentes en la materia, para establecer una asistencia eficiente de las mujeres con dolor en el contexto de enfermedad , violencia o maltrato.
4.- La Divulgación entre los profesionales dedicados a las ciencias de la salud y otros ámbitos del conocimiento, los avances científicos sobre las enfermedades o situaciones que provocan dolor y su relación con el género.

ENTRENAMIENTO EN NEUROCIENCIAS PARA MANEJO DEL DOLOR

ENTREVISTA AL DR. RAFAEL TORRES CUECO
Doctor en Neurociencia.
Profesor Titular de la Universidad de Valencia.
Entrevistamos a Rafael Torres Cueco sobre el abordaje del dolor crónico mediante la educación en neurociencias del dolor. Una disciplina basada en la premisa de que cambiando lo que el paciente piensa sobre su dolor se puede erradicar el dolor.
La neurociencia aporta al tratamiento multidisciplinar del dolor de aquellos pacientes que no tienen enfermedad o daño relevante donde su dolor puede llegar a ser incapacitante y para aquellos pacientes cuya enfermedad o lesión les produce una amplificación del dolor inexplicable, una posibilidad real de aprender a controlar su sensación de dolor y llegar a su eliminación.
“Durante décadas le hemos dicho a los pacientes que podemos ayudarles a vivir mejor con su dolor, cuando hoy la evidencia científica nos dice que podemos ayudarles a vivir bien sin su dolor."


Changepain.org es una iniciativa de Grünenthal orientada ayudar a los profesionales de la salud a mantenerse al día en los últimos avances en el manejo del dolor, un paso crucial para mejorar la atención de los pacientes.
Como parte de esta iniciativa se producen webinars en los que expertos de nivel mundial en el tratamiento del dolor realizan una actualización sobre temas concretos en el manejo de esta patología.
En esta ocasión, el Dr. Charles E. Argoff, profesor de neurología y director del Programa Integral del Dolor en el Albany Medical Center de Nueva York, comparte sus ideas sobre el tratamiento de la neuropatía diabética dolorosa y discute posibles terapias que podrían ser beneficiosas para los pacientes que la padecen. El Webinar se emitió el 27 de mayo de 2021 en la web de changepain.org y fue presentado por el Prof. Dr. Ralf Baron jefe de la División de Investigación y Terapia del Dolor Neurológico y vicepresidente del Departamento de Neurología en el hospital Christian-Albrechts-Universität Kiel, en Alemania.
En neuropatía diabética, tanto vale la experiencia clínica como el estudio electrofisiológico
Con 425 millones de diabéticos en el mundo, de los cuales la mitad puede sufrir polineuropatía diabética o DPN (un tercio de ellos con dolor, o NDPD), el manejo de esta condición es cada vez más importante. A la hora de establecer un diagnóstico, la experiencia clínica es determinante, explica Charles E. Argoff, catedrático de neurología en la Facultad de Medicina de Albany (Nueva York) y director del Centro de Dolor del Centro Médico de Albany, en la misma ciudad.
La importancia de manejar a estos pacientes viene, en palabras de Argoff, de la pérdida de productividad, la depresión y la afectación de la calidad de vida que sufren estos pacientes, pero también del hecho de que, además de una población muy numerosa, las complicaciones de esta condición pueden originar el 27% del coste de la diabetes.
Según ha explicado en un reto virtual que consistía en explicar el manejo actual de la DPN que cursa con dolor, o neuropatía diabética periférica dolorosa (NDPD), en solo 30 minutos, ha recordado que “el diagnóstico es clínico, entre otros motivos porque hay variaciones considerables en su presentación”.
En muchos casos, la presentación es distal y simétrica, pero hay presentaciones menos comunes, como las radiculoplexopatías (dolor y debilidad asimétricos de los músculos proximales de miembros inferiores) y neuropatías autonómicas que afectan a tejidos nerviosos que controlan funciones involuntarias. Así, el experto ha recordado que la NDPD es un diagnóstico de exclusión. Es necesario descartar otras causas de neuropatía periférica dolorosa “que deben considerarse de forma adecuada, algo que puede requerir la colaboración con otros profesionales”.
Los estudios electrofisiológicos pueden resultar de utilidad, pero no son excluyentes si los resultados son normales. Esto se debe a que normalmente no hay tiempo para evaluar las lesiones de menor tamaño, que son precisamente las más típicas de la neuropatía diabética periférica. “Digo esto con pasión, porque es algo que me preocupa: a muchos pacientes se les dice que no tienen neuropatía diabética periférica porque el resultado de ese estudio es normal, pero es posible que esto no sea verdad”, ha lamentado.
A muchos pacientes se les dice que no tienen neuropatía diabética periférica porque el resultado del estudio electrofisiológico es normal, pero es posible que esto no sea verdad.
En el resumen de Charles E. Argoff, el manejo de la NDPD se construye sobre tres pilares: control de los niveles de glucosa, manejo de la neuropatía y manejo del dolor. El abordaje más acertado, en su opinión, es el que incorpora tanto las opciones farmacológicas como las terapias de otro tipo (multimodal), y conocer las opciones existentes para seleccionar el tratamiento óptimo para cada paciente a título individual. “Probablemente sea lo más difícil, pero es lo que hace óptimo el tratamiento”, ha indicado.
En la década de los 80 del siglo pasado, un profesor del ponente en la Universidad de Chicago publicaba un estudio según el cual el manejo adecuado de la diabetes no previene complicaciones. “Es algo que hoy sabemos que no es cierto”, advertía, insistiendo en que los tres pilares deben tenerse en cuenta.
También puntualizaba que incluso con algunas terapias que se consideran eficaces (anticonvulsivantes), por una reducción del dolor del 30% documentada en ensayos clínicos, si la intensidad del dolor parte de 6,6 en la escala sobre 10, el dolor sigue siendo, para la mayoría de los pacientes, de una intensidad superior a 4 en la escala. Por eso recomienda “ser realistas” y atender a la individualidad de cada caso. También por eso se inclina por un cierto control de las expectativas, bajo la consigna de que se puede ayudar, pero no al cien por cien. “Hablamos de decisiones individuales para pacientes individuales, también en ese aspecto la experiencia clínica es un factor determinante”, ha insistido.
En la línea del realismo, ha lamentado que aún no se hayan desarrollado tratamientos que hayan logrado revertir el daño en los tejidos nerviosos por NDPD, “aunque los cuidados correctos de los pies y el control de glucemia son medidas importantes que pueden ayudar”.
Opciones terapéuticas
En su repaso de las terapias farmacológicas, ha destacado los diferentes mecanismos que contribuyen a la reducción del dolor, con medicamentos de las familias de los antidepresivos (inhibidores de los canales de sodio voltaje-dependientes, receptores NMDA y de recaptación de serotonina y norepinefrina), anticonvulsivos (inhibidores de canales de calcio voltaje-dependientes o CCDV), analgésicos opioides y opciones tópicas, además de los agonistas del receptor vaniloide TRPV1 [PAB1] y otros tópicos inhibidores de los canales de sodio, además de los tratamientos tópicos que actúan sobre el receptor TRPV1. Entre los nuevos agentes, ha mencionado los antioxidantes y las infusiones intravenosas de CCDV bloqueantes de los canales NMDA, además de terapias intratecales y bloqueantes de los canales de calcio de tipo N.
También se ha evaluado la estimulación de la médula espinal, sobre la cual ha valorado tres ensayos clínicos en los cuales se emplea como estrategia complementaria del manejo convencional. Él mismo ha participado en el ensayo de mayor envergadura, con 216 pacientes, en el que se ha registrado alivio significativo del dolor y mejora de la calidad de vida en combinación con terapia farmacológica durante un periodo de seis meses.
Otras terapias alternativas que, insiste, deben considerarse complementarias, son el yoga (con efectos beneficiosos en el Índice de Masa Corporal, los niveles de glucosa y de presión arterial) y la acupuntura, con evidencias de menor coherencia porque la práctica “no está estandarizada”. Menos evidencias respaldan la terapia cognitivo-conductual y el mindfulness, pero su valoración general, pensando en el bienestar del paciente, es “optimizar y combinar” en función de su perfil individual.
DPN: neuropatía diabética periférica. NDPD: neuropatía diabética periférica dolorosa. NMDA: N-metil-D-aspartato. CCDV: canales de calcio voltaje-dependiente. TRPV1: transient receptor potential V1 (vaniloide 1).

LA ALARGADA SOMBRA
DE LA COVID
Personal sanitario...
en riesgo de Covid persistente
¿Encajo yo en el perfil de paciente con Covid persistente?
Estamos a punto de cumplir dos años de pandemia y, además del histórico desarrollo de las vacunas, los avances en cuanto al manejo de la infección han sido francamente notables. Quizá no lo sea tanto nuestro conocimiento del patógeno en sí y el perfil de paciente vulnerable, del cual conocemos ciertos rasgos distintivos sin haber logrado la identificación precisa de todos los pacientes de riesgo. Se impone buscar ese perfil o perfiles para prevenir antes de reaccionar. Un escenario clínico que solamente estamos empezando a conocer es el del Covid persistente, la proporción de la población general en esta situación y la extrapolación al grupo de profesionales sanitarios, tan expuestos al patógeno.
Algunos equipos de investigación ya se han interesado por las características de los pacientes que los hacían más proclives a sufrir algunos síntomas del Covid-19 durante un largo periodo, tras superar la enfermedad.
En un estudio realizado en Reino Unido (Escuela de Ingeniería Biomédica y Ciencias de la Imagen, King's College London, Londres), se han recogido datos de 4.182 positivos para SARS-CoV-2 de la aplicación móvil COVID Symptom Study. El trabajo se llevó a cabo entre marzo y septiembre de 2020 con pacientes de todo Reino Unido1 y su objetivo era identificar los pacientes en riesgo de desarrollar Covid persistente, para contribuir al diseño de programas de prevención y tratamiento y planificar los servicios de rehabilitación y educación1.
El estudio reveló que la proporción de personas con Covid-19 sintomático que sufren los síntomas durante un tiempo prolongado es considerable1. Los factores de riesgo identificados fueron la edad, con una mayoría de personas mayores, el sexo, con mayor probabilidad en mujeres y el índice de masa corporal elevado. También se comprobó que la mayoría habían necesitado ingreso hospitalario1 y que haber experimentado más de cinco síntomas durante la primera semana de la infección se asociaba con mayor duración de los síntomas1.
La gravedad de la enfermedad inicial y su relación con las secuelas provocadas (hallazgos en la radiografía torácica, la prueba de marcha de 6 minutos y la percepción de esfuerzo máximo) también ha sido objeto de estudio. En un trabajo realizado en el hospital de St. James de Dublín, se evaluó a 153 pacientes a los 75 días desde el diagnóstico, buscando la relación entre las tasas de enfermedad respiratoria objetiva y los síntomas subjetivos tras padecer Covid-1922.
Los datos recogidos muestran que el 62% de los pacientes creían que no habían recuperado totalmente la salud y el 47% respondían al diagnóstico de fatiga. Sin embargo, únicamente el 4% mostraban alteraciones persistentes en la radiografía torácica. En cuanto a la prueba de marcha de 6 minutos, la mediana de distancia era tan sólo de 460 m, lo que se asoció con fragilidad y la larga duración del ingreso hospitalario2.
El trabajo revela una evidencia, quizá pendiente de confirmar sobre poblaciones más amplias, de que la fragilidad y la fatiga están relacionadas con fibrosis pulmonar postinfecciosa y que la fibrosis clínicamente relevante es una consecuencia poco común de la infección por SARS-CoV-22. Las quejas más frecuentes entre los pacientes de Covid-19 persistente son la dificultad respiratoria y la fatiga. El mecanismo por el que se producen es desconocido y la primera podría ser subjetiva o con un origen multifactorial, más que debida a un compromiso respiratorio2.
El riesgo del profesional sanitario
Los trabajadores sanitarios están más expuestos al nuevo coronavirus que el resto de la sociedad3,4. Se trata de un riesgo laboral importante4. Son las conclusiones de un estudio que incluyó a 2.149 trabajadores sanitarios del hospital Danderyd de Estocolmo (Suecia), en los que se evaluó la seroprevalencia de Covid-194.
La epidemiología de Covid-19 se basa principalmente en los casos que necesitan hospitalización. En consecuencia, se sabe poco de la verdadera extensión de la enfermedad4. Los estudios de seroprevalencia de la población general son una herramienta muy útil para estimar la cifra de personas que han sido infectadas por el SARS-CoV-2 y quiénes podría tener un riesgo reducido de reinfección4. Aunque no hay muchos de estos estudios, en mayo de 2020 se estimaba que esa proporción era del 4,4% en Francia, 4,6% en Los Ángeles (EE.UU.) y del 7,3% en Estocolmo (Suecia)4.
Sin embargo, en el caso de los trabajadores sanitarios, el estudio revela que el 19,1% fueron positivos para IgG sin que aparecieran diferencias por edad o sexo4, lo sugiere una infección presente o pasada4. También se observó que esta seroprevalencia era significativamente más alta en los trabajadores sanitarios que tenían contacto con pacientes que en los que no lo tenían4.
Por otra parte, la gran mayoría presentaban síntomas leves, difíciles de distinguir de los de otras infecciones respiratorias4. Aunque la fiebre era el síntoma más común, la anosmia y la ageusia se convirtieron en los más predictivos de la infección por SARS-CoV-2, siendo el primero un síntoma clave en la Covid-194. Otro hallazgo fue una fuerte asociación entre la combinación de anosmia, ageusia, tos y malestar general con la seroprevalencia, por lo que estos síntomas deberían incluirse en las guías de detección de la enfermedad4.
¿Esta mayor prevalencia entre los trabajadores sanitarios tiene consecuencias? La respuesta la han buscado en el mismo hospital, con la realización del estudio COMMUNITY. Se trata de un trabajo que analiza la inmunidad a largo plazo tras una infección leve por Covid-195 en un seguimiento a 8 meses. En él se analizó cada 4 meses la sangre de 2.149 trabajadores sanitarios. También se evaluó la presencia y el número de síntomas y su gravedad. En todos los que comunicaron al menos un síntoma que persistía un mínimo de 2 meses, se utilizó la escala de discapacidad de Sheehan para evaluar el impacto en la calidad de vida en tres dominios interrelacionados: vida social, laboral y personal5.
Una considerable proporción de trabajadores sanitarios considerados de bajo riesgo con Covid-19 leve comunicaron síntomas de larga duración
De los 2.149 participantes sólo 1.395 fueron incluidos en el análisis: 323 seropositivos y 1.072 seronegativos para SARS-CoV-26. Mientras que el 26% de los primeros comunicaron al menos un síntoma moderado o severo de más de dos meses de duración, sólo lo hizo el 9% de los seronegativos5. En cuanto al seguimiento a 8 meses, el 15% de seropositivos frente al 3% de los seronegativos comunicaron síntomas moderados o severos que duraron todo el seguimiento5. Los síntomas más frecuentes en el grupo de seropositivos fueron anosmia, fatiga, ageusia y disnea5.
El 8% de los seropositivos comunicó que sus síntomas de larga duración alteraban su vida laboral, mientras que sólo el 4% de los seronegativos comunicó el mismo resultado. La vida social se había visto alterada en el 15% de los primeros y el 6% de los segundos y la vida en el hogar de alteró en el 12% de los seropositivos frente al 5% de los seronegativos5.
El estudio concluyó que una considerable proporción de individuos de bajo riesgo con Covid-19 leve comunicaron síntomas de larga duración que alteraban su vida social, laboral y personal5.
El SARS-CoV-2: aún un desconocido
La rápida propagación de la infección por SARS-CoV-2 desde su detección a finales de 2019 ha supuesto una emergencia sanitaria mundial7 que provocó la declaración de pandemia por parte de la OMS el 11 de marzo de 2020. Desde entonces, la medicina ha aprendido mucho sobre la fase aguda de la enfermedad7.
Sabemos que las manifestaciones más frecuentemente descritas son fiebre, tos, disnea, afectación musculoesquelética, diarrea, anosmia y disgeusia7. En algunos pacientes, la marcada respuesta inflamatoria, así como un cierto estado de coagulopatía pueden promover fibrosis pulmonar2. Además, también se sabe que la infección aguda no se limita a las vías respiratorias, tiene efectos cardiovasculares y gastrointestinales2.
El impacto real de la enfermedad es desconocido. Diversos estudios muestran que muchas personas podrían ser portadoras del virus durante varias semanas sin presentar síntomas3.
Con el paso del tiempo se ha observado que algunos pacientes, entre el 62,5%7 y el 87,4%8 según los estudios, presentan muchos síntomas persistentes tras la resolución de la enfermedad. Son los llamados “largos Covid-19” o Covid persistente2. Saber más de estos pacientes es fundamental para conocer el impacto de la enfermedad en los sistemas sanitarios y distribuir correctamente los recursos disponibles1.
Sin embargo, se sabe muy poco sobre la persistencia de los síntomas en los pacientes que han superado la infección2,7.
El seguimiento a largo plazo, imprescindible
Aunque aún escasa, la literatura muestra que hasta un 87,4%8 de los pacientes que ha superado la infección por SARS-CoV-2 pueden padecer síntomas persistentes7 que incluso pueden ir más allá de los 9 meses8. Los adultos mayores, las mujeres y los enfermos que han necesitado ingreso hospitalario son los que tienen mayor probabilidad de experimentar la prolongación de los síntomas1.
También se ha observado que sólo el número de síntomas durante la primera semana de la infección, en combinación con la edad y el sexo, son suficientes para predecir el riesgo de padecer Covid persistente1. Además, hay que prestar especial atención a la pérdida del gusto y el olfato, que son frecuentes en estos pacientes4.
Los síntomas que con más frecuencia se prolongan en el tiempo son la fatiga, dificultad respiratoria8,9 y la pérdida del gusto y el olfato10, además de otra serie de síntomas menos frecuentes que pueden incluir confusión mental10.
Los profesionales de la salud que están en contacto directo con los pacientes tienen mayor riesgo de contraer la infección que la población general, por lo que los programas de cribado en ambos colectivos, junto con las medidas adecuadas de protección personal son imprescindibles para proteger al personal sanitario4.
Esta sintomatología de larga duración tiene un gran impacto en la calidad de vida2,5,9,10 y en las actividades de la vida diaria10. La investigación se ha centrado en la fase aguda de COVID-19, sin embargo, la persistencia a largo plazo de algunos de los síntomas hace necesaria una monitorización continua de estos enfermos.8




SEMERGEN 2021
El último congreso de la SEMERGEN nos dejó un gran número de noticias de interés. En el número anterior de Actualidad en dolor destacamos las que consideramos de mayor actualidad.
Presentamos en esta sección otros contenidos del congreso que también merecen ser conocidos por nuestros lectores:



LECTURA RECOMENDADA
Claves para conocer el dolor.
Una guía para todos
El dolor es el más penoso y constante síntoma que acompaña a la enfermedad. Es un síntoma tan viejo como la propia humanidad, siendo una parte inseparable de la misma.
La historia del hombre es, de algún modo, la historia del dolor. El dolor es, por tanto, una vivencia consustancial a la propia existencia del ser humano, independiente de cualquier otro atributo o condición de la persona: edad, sexo, situación social o económica, e incluso del momento histórico1.
Bibliografía: 1. Velázquez I (coord.). Manejo de analgésicos. Desde el mecanismo de acción a la rotación de opioides. Madrid: Estratagema Healthcare; 2020.




X CURSO
SOBRE MANEJO DEL DOLOR
MÚSCULO-ESQUELÉTICO
Han transcurrido 10 años desde que se creó la Comisión “Hospital sin Dolor” del Hospital Universitario La Paz, en octubre de 2009. Fue una iniciativa de la dirección médica del Hospital como respuesta al impacto del dolor en la presión asistencial y de los recursos limitados de las Unidades del Dolor1. En su composición original participó un equipo multidisciplinar constituido por 22 profesionales sanitarios, característica que se ha mantenido hasta hoy, pero que se ha incrementado ya que actualmente somos 25, provenientes de distintas áreas y especialidades.

La misión de la Comisión fue lograr que el alivio del dolor se erigiera como un objetivo de Calidad para todo el centro (Figura 1). Actualmente, este objetivo incluye también al Hospital Carlos III, Hospital de Cantoblanco y a los Centros de Salud que dependen de nuestro Hospital La Paz: Centro de Especialidades de Alcobendas, Centro de Salud Colmenar Viejo Sur, Fuencarral, José Marvá y Peñagrande.
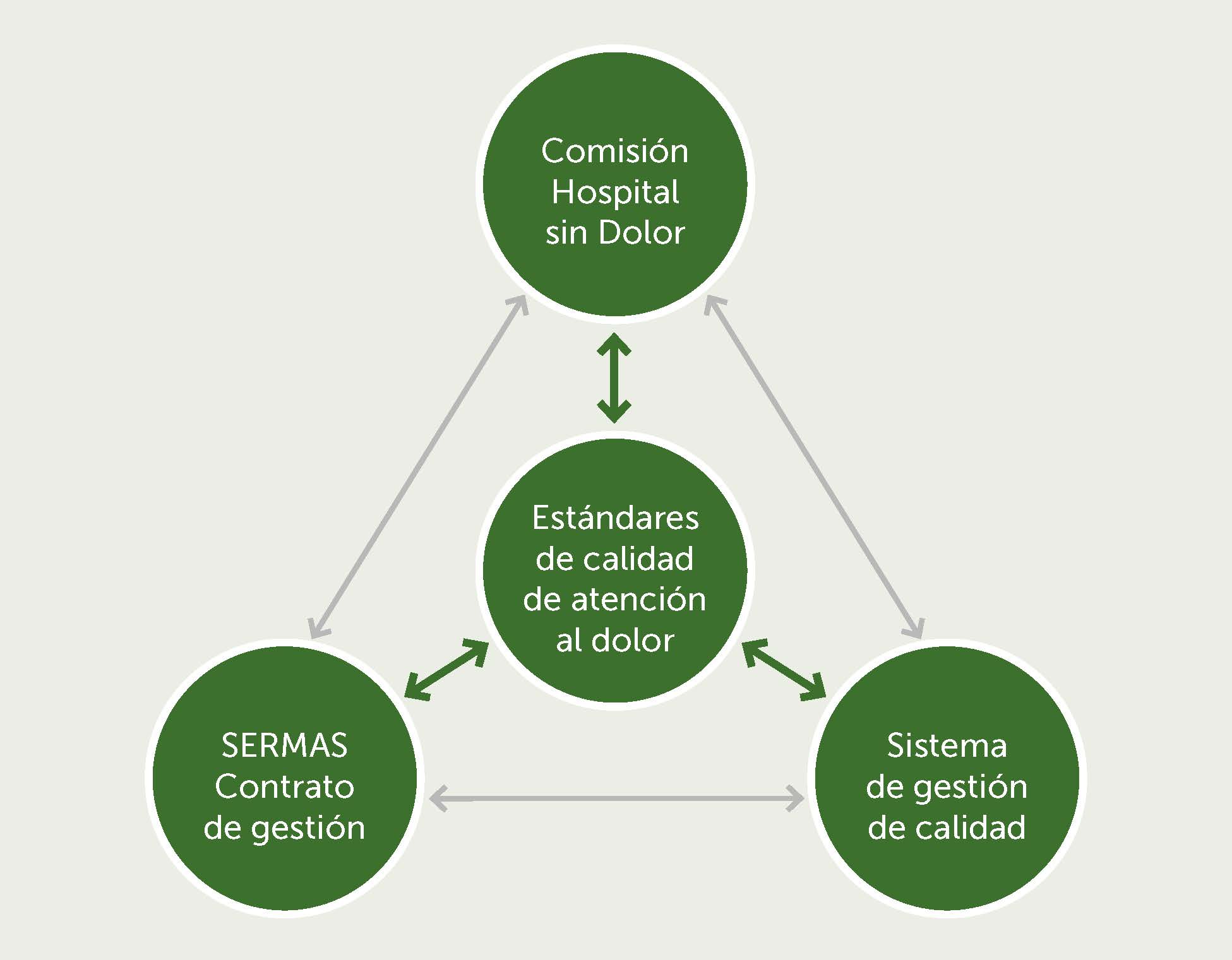
BIBLIOGRAFÍA: 1. Mañas Rueda A, Muñoz y Ramón JM. ¿Por qué una comisión clínica “Hospital sin dolor”? En: Manejo del Dolor Músculo-Esquelético. Miguel Bernad Pineda y María Cristina Tena-Dávila. Coords. Madrid, 2012.