ÚLTIMA HORA
EN DOLOR


ARTÍCULO
¿TODOS SENTIMOS EL DOLOR IGUAL? LA INFLUENCIA DEL FENOTIPO EN LA EXPERIENCIA Y EL MANEJO DEL DOLOR
El dolor es una de las mayores preocupaciones y el principal agente estresante para los pacientes. La Asociación Internacional para el Estudio del Dolor (IASP, por sus siglas en inglés International Association for the Study of Pain) lo define como “una experiencia sensorial y emocional desagradable asociada con una lesión presente o potencial o descrita en términos de ella”1. El dolor es una experiencia multidimensional, en la que influyen variables tanto objetivas como subjetivas1, variando significativamente entre individuos, incluso ante estímulos aparentemente similares2.
El concepto de fenotipo, definido como el conjunto de características observables mostradas por un organismo, juega un papel fundamental en esta variabilidad. Estas características abarcan desde la composición genética hasta los rasgos psicológicos y conductuales3.
Fenotipos genéticos y dolor: la herencia del sufrimiento
Un factor esencial en la modulación de la percepción del dolor es la predisposición genética. En este contexto, uno de los genes más estudiados es el COMT (gen que codifica para la catecol-O-meltiltransferasa). Esta enzima está involucrada en la degradación de neurotransmisores como la dopamina y la norepinefrina, que desempeñan un papel importante en la modulación del dolor2,4.
La variabilidad de la modulación del dolor por este gen depende del polimorfismo Val158Met, donde la misma posición dentro de la enzima puede presentar una valina o una metionina. Los individuos portadores del alelo Met generalmente exhiben mayor sensibilidad al dolor, aunque un menor requerimiento de opioides para su alivio. Asimismo, la distribución de estas variaciones genéticas es diferente entre etnias, lo que subraya la importancia de considerar la diversidad genética en el desarrollo de estrategias personalizadas para el manejo del dolor2.
Fenotipos sensoriales: desentrañando el perfil somatosensorial
El "fenotipo sensorial", también denominado "perfil sensorial" o "perfil somatosensorial individual", es un concepto crucial en la comprensión y el manejo del dolor, especialmente el dolor neuropático3. Este perfil sensorial refleja cómo el sistema nervioso del individuo procesa los estímulos sensoriales relacionados con el dolor3.
El perfil sensorial puede incluir la presencia de hiperalgesia (aumento de la sensibilidad al dolor ante un estímulo doloroso), alodinia (dolor provocado por un estímulo normalmente no doloroso) y pérdida sensorial (disminución o ausencia de sensibilidad)3.
Para determinar el perfil somatosensorial de un individuo, se utilizan las pruebas sensoriales cuantitativas (QST, de sus siglas en inglés Quantitative Sensory Testing). Estas pruebas utilizan estímulos sensoriales calibrados y aplicados sistemáticamente para evaluar la función sensorial de diferentes tipos de fibras nerviosas. Permiten cuantificar tanto la pérdida de función (hipoestesia), como el aumento de función (hiperalgesia o alodinia), así como la sumación temporal alterada (aumento del dolor con estímulos repetitivos)3.
Comprender el perfil somatosensorial permite identificar las causas de la experiencia del dolor del paciente, ya que pacientes con perfiles diferentes pueden responder de manera distinta a los tratamientos. Por ejemplo, aquellos pacientes con predominio de pérdida sensorial podrían responder mejor a los opioides, mientras que aquellos con hiperalgesia térmica o mecánica podrían responder mejor a otros fármacos como carbamazepina y pregabalina o lidocaína y lamotrigina, respectivamente3.
Fenotipos psicológicos y conductuales
La percepción del dolor es una experiencia rica y multidimensional que va más allá de la simple detección de un estímulo nocivo1, construyéndose a través de procesos y experiencias individuales y sus interpretaciones5. En este contexto, los factores psicológicos y conductuales desempeñan un papel crucial en cómo un individuo experimenta y afronta el dolor6. Algunos de estos factores clave en la percepción del dolor son los siguientes:
- Catastrofización del dolor: consiste en la tendencia a magnificar la amenaza del dolor, rumiar sobre las sensaciones dolorosas y sentirse indefenso para afrontarlo6,7. Esta catastrofización se relaciona con una mayor sensibilidad al dolor, así como una mayor discapacidad y peor funcionamiento físico7.
- Síntomas y conciencia somática: la conciencia somática se refiere a la percepción e interpretación de la información proveniente de los sentidos y la propiocepción, es decir, cómo un individuo nota y da significado a su propio cuerpo. Esta característica se ha asociado con una mayor prevalencia y riesgo de aparición inicial de condiciones de dolor musculoesquelético4.
- Trastornos del estado de ánimo: la presencia o el desarrollo de trastornos del estado de ánimo puede influir de manera significativa en la percepción del dolor. De hecho, en pacientes posquirúrgicos, la ansiedad y la indefensión causadas por el dolor son variables que condicionan la percepción del mismo de manera significativa1. Hay que tener en cuenta que la relación entre el dolor y este tipo de alteraciones del estado del ánimo es bidireccional, ya que el dolor crónico puede generar reacciones emocionales como síntomas depresivos, ansiedad o rabia que pueden a su vez magnificar el dolor6.
- Estrategias de afrontamiento del dolor: son los esfuerzos cognitivos utilizados para enfrentar las demandas excesivas. Incluyen estrategias cognitivas como desviar la atención, reinterpretar sensaciones, autoafirmación, ignorar el dolor, rezar o tener esperanza, y catastrofizar. Las estrategias utilizadas por cada paciente para lidiar con el dolor pueden determinar el estado mental y la capacidad para realizar tareas cotidianas6.
- Cogniciones relacionadas con el dolor: las interpretaciones y creencias sobre el dolor son factores cognitivos que actúan en el proceso de cronificación. En este campo se incluyen el significado atribuido al dolor, creencias irracionales, pensamientos negativos, grado de control percibido, expectativas de autoeficacia, patrón de atención, percepción de apoyo social y temor al dolor. Actitudes como las expectativas de autoeficacia, es decir, la percepción de la capacidad para controlar o minimizar el dolor, así como el optimismo sobre la recuperación, se asocian con niveles menores de la intensidad del dolor6.
Los rasgos de la personalidad en la percepción del dolor
Los rasgos de la personalidad son otra de las fuentes de las diferencias individuales que pueden influir en la experiencia del dolor. Así, el modelo de los “Cinco Grandes” (Big Five) es un marco de personalidad ampliamente utilizado que incluye extraversión, neuroticismo, amabilidad, responsabilidad y apertura8.
La extraversión se define por la sociabilidad, la asertividad y la expresividad emocional. Estas actitudes podrían mejorar los mecanismos de afrontamiento y reducir la intensidad del dolor percibido9. Sin embargo, los resultados de algunos estudios parecen sugerir que esta asociación podría no ser tan sencilla, ya que este tipo de personas presentaron mayor tolerancia al dolor por presión, pero mayor sensibilidad al dolor por frío8.
El neuroticismo, en cambio, refleja la inestabilidad emocional, el control de impulsos y la ansiedad, así como una predisposición al afecto negativo8. Este rasgo a menudo se asocia con una mayor sensibilidad al dolor y umbrales de dolor más bajos8,9.
Para el resto de rasgos de la personalidad, no parece haber diferencias significativas en su tolerancia y percepción del dolor8,10. Sin embargo, se ha sugerido que la apertura puede aumentar el uso de estrategias de afrontamiento8, la amabilidad podría influir en las estrategias de afrontamiento interpersonales y la responsabilidad puede mejorar la adherencia a las intervenciones9.
Factores demográficos y socioeconómicos: el contexto del dolor
Más allá de los factores psicológicos y genéticos, puede haber otras características del paciente que influyan en su percepción del dolor:
- La edad puede influir en la percepción del dolor, de manera que ésta disminuye con la edad. Diversos estudios han encontrado que la percepción del dolor parece menor en personas mayores, lo que sugeriría que las funciones de alerta temprana del dolor podrían deteriorarse ligeramente con la edad1.
- El sexo también puede condicionar el dolor, siendo las mujeres las que refieren un mayor dolor. Esta diferencia podría deberse a que los niveles hormonales tienen un impacto significativo en la percepción del dolor1. Hay que tener en cuenta que el sexo influye en la expresión genética y, por tanto, interactúa con factores genéticos y ambientales que pueden modificar la susceptibilidad al dolor4.
- La raza o la etnia también pueden influir en la percepción del dolor, afectando de manera desproporcionada a las minorías raciales11. En concreto, los afroamericanos presentan una mayor sensibilidad al dolor, con umbrales y tolerancia más bajos, así como una mayor sumación temporal12. Estas diferencias parecen no deberse únicamente a factores genéticos asociados a la raza, sino que también contribuyen factores psicosociales como las estrategias de afrontamiento del dolor y la discriminación percibida12.
- El nivel socioeconómico se ha ligado históricamente a la exclusión sistémica y la desventaja social, considerándose un factor sociocultural que puede afectar a la sensibilidad al dolor13,14.
Conclusiones
La experiencia del dolor no es uniforme entre diferentes individuos, sino que está profundamente influida por una compleja interacción entre factores genéticos, sensoriales, psicológicos, conductuales y socioculturales. El concepto de fenotipo, en sus distintas dimensiones, permite entender por qué dos personas pueden percibir y responder de forma radicalmente distinta ante el mismo estímulo doloroso.
Los fenotipos genéticos, como las variantes del gen COMT, contribuyen a determinar la sensibilidad individual al dolor y la eficacia de ciertos tratamientos analgésicos. A su vez, los perfiles sensoriales permiten personalizar el abordaje terapéutico en función del procesamiento nervioso del dolor en cada paciente. Además, los factores psicológicos y los rasgos de personalidad inciden tanto en la percepción como en la cronificación del dolor, condicionando las estrategias de afrontamiento y la respuesta emocional.
Factores como la edad, el sexo, la raza y el contexto socioeconómico también modulan la experiencia del dolor, muchas veces a través de mecanismos complejos en los que interactúan biología y entorno. Esta variabilidad pone de manifiesto la necesidad de adoptar un enfoque multidimensional y personalizado para la evaluación y el tratamiento del dolor, reconociendo la singularidad de cada paciente.
Comprender el dolor desde esta perspectiva fenotípica no solo permite avanzar hacia una medicina más precisa y eficaz, sino que también favorece un abordaje más empático, humano y adaptado a las verdaderas necesidades de quienes lo padecen.




ARTÍCULO
DIAGNÓSTICO DIFERENCIAL DEL DOLOR TORÁCICO NO CARDIACO EN ATENCIÓN PRIMARIA
El dolor torácico no cardiaco (DTNC) se refiere a todo aquel dolor torácico que se produce en ausencia de una patología cardiaca identificable. Con frecuencia es persistente y puede resultar angustiante o incapacitante para los pacientes1. El DTNC es bastante común, con estudios que indican que afecta al 20-33% de las personas en algún momento de sus vidas, en comparación con el 6-7% de casos de angina2.
Este dolor es un importante motivo de preocupación para los pacientes y, a menudo, los lleva a buscar ayuda médica. Sin embargo, el objetivo habitual del personal médico suele ser descartar una enfermedad coronaria, sin tratar el DTNC una vez se ha hecho este descarte. De esta manera, muchos pacientes continúan con un dolor crónico que les puede causar altos niveles de estrés, desempleo y una utilización excesiva de los servicios sanitarios2.
CAUSAS MÁS FRECUENTES DEL DOLOR TORÁCICO NO CARDÍACO
Las causas del DTNC pueden ser complejas, con la interacción de diferentes procesos tanto orgánicos como psicológicos, siendo las más comunes las causas gastrointestinales, musculoesqueléticas, psicológicas y pulmonares2.
Causas gastrointestinales
La causa más común de DTNC es la enfermedad por reflujo gastroesofágico (ERGE), representando entre un 30 y un 60% de los casos3. Se caracteriza por el reflujo del ácido estomacal hacia el esófago, provocando síntomas como ardor de estómago y regurgitación3,4.
Otra posible causa es la dismotilidad esofágica, que hace referencia al movimiento anormal del esófago, diagnosticada mediante una manometría esofágica4. Este tipo de trastornos representan alrededor del 30% de los casos de DTNC no relacionados con la enfermedad por reflujo gastroesofágico3,4.
Muchos pacientes con DTNC presentan hipersensibilidad esofágica, lo que puede provocar dolor sin ninguna anomalía física. Esta hipersensibilidad se observa con frecuencia en pacientes con dolor torácico funcional y en aquellos con dismotilidad3.
Dolor musculoesquelético
Las causas musculoesqueléticas del dolor torácico son muy comunes y pueden representar casi la mitad de los casos de dolor torácico no urgente2. Este tipo de dolor se puede identificar mediante la reproducibilidad del dolor a la palpación y la sensibilidad localizada2,5. Además, puede desencadenarse por el ejercicio que involucre brazos, espalda o la articulación afectada, con tensión localizada2.
La costocondritis, una inflamación del cartílago que conecta las costillas con el esternón, a menudo se presenta como un dolor agudo y localizado que puede reproducirse mediante la palpación. Es una de las causas musculoesqueléticas más comunes del dolor torácico6.
También lesiones musculares en la pared torácica, como distensiones o desgarros en los músculos intercostales u otros músculos pueden provocar dolor agudo o crónico, a menudo relacionado con la actividad física o un trauma. De manera similar, fracturas costales por estrés o el síndrome de costillas deslizantes (resultados de un esfuerzo repetitivo o un traumatismo en la pared torácica) pueden provocar un dolor localizado que puede exacerbarse con el movimiento o la palpación6.
La fibromialgia, una afección sistémica que se presenta con dolor idiopático, puede manifestarse como dolor musculoesquelético generalizado, incluyendo dolor torácico. Este trastorno se asocia con otros síntomas, como la fatiga y trastornos del sueño6.
Causas psicológicas y neurológicas
Los factores psicológicos juegan un papel importante en el desarrollo del dolor torácico no cardíaco, ya sea como desencadenante principal o como contribuyentes o coexistentes con otras etiologías5. Así, los factores psicológicos pueden interactuar con las causas físicas, llevando a una interpretación errónea de sensaciones normales, con un enfoque atencional en los síntomas de dolor y catastrofización2.
La ansiedad y la depresión, así como los trastornos de pánico o el trastorno de síntomas somáticos pueden desencadenar síntomas compatibles con el DTNC. Además, pacientes que hayan sufrido previamente un síndrome coronario agudo (SCA) pueden desarrollar un trastorno de estrés postraumático ligado a este evento, presentando síntomas que imitan un SCA5.
En la misma línea, pacientes con trastorno de ansiedad por enfermedad, en concreto la cardiofobia, pueden interpretar inconscientemente de manera negativa algunas sensaciones corporales y cardiopulmonares, aumentando su ansiedad5. Procesos cognitivos como la catastrofización, la hipervigilancia, el enfoque atencional y la atribución a una causa cardíaca pueden exacerbar las sensaciones y perpetuar el dolor2,5.
Dada la influencia del componente psicológico en el desarrollo del DTNC, terapias como la cognitivo-conductual y otras intervenciones psicológicas han demostrado ser prometedoras para controlar el DTNC relacionado con factores psicológicos3.
Causas pulmonares
Las causas pulmonares, aunque son menos frecuentes que las de origen gastrointestinal o musculoesquelético, contribuyen de manera significativa al DTNC:
- Trastornos respiratorios crónicos: las enfermedades respiratorias crónicas, como la enfermedad pulmonar obstructiva crónica (EPOC) y el asma, pueden generar dolor torácico fácilmente confundible con una enfermedad arterial coronaria. Sin embargo, según un estudio, el 14% de los pacientes con sospecha de enfermedad arterial coronaria fueron finalmente diagnosticados con un trastorno respiratorio crónico7.
- Hipertensión pulmonar: es una causa importante de dolor torácico en pacientes sin enfermedad coronaria obstructiva. Con frecuencia no se diagnostica lo suficiente, lo que provoca síntomas persistentes y posibles complicaciones si no se trata adecuadamente8.
- Enfermedades pulmonares intersticiales: este tipo de enfermedades, como la sarcoidosis pulmonar, se asocian con el dolor torácico, pudiendo afectar de manera significativa a la calidad de vida9.
- Tuberculosis pulmonar: en las regiones donde la tuberculosis es endémica, ésta debe considerarse como una posible causa del dolor torácico. En este sentido, estudios de diagnóstico por imagen, como la tomografía computarizada de tórax, son cruciales para identificar los cambios pulmonares relacionados con la tuberculosis10.
Otras causas
Aunque es una causa de baja incidencia, la mediastinitis puede presentarse con dolor torácico. Puede ser aguda (por cirugía cardiotorácica, perforación esofágica iatrogénica o espontánea, infecciones de cabeza/cuello, trauma, cuerpos extraños deglutidos) o crónica (fibrosante)11.
Otros casos poco comunes pueden deberse a causas neurológicas, como compresión nerviosa, infección por Zoster o neuralgia. Otros trastornos, como trastornos degenerativos de la columna vertebral o enfermedades reumatológicas también pueden causar dolor torácico12.
ENFOQUE DIAGNÓSTICO INICIAL EN ATENCIÓN PRIMARIA
El DTNC a menudo se diagnostica después de descartar las causas cardíacas mediante pruebas como electrocardiogramas y angiografía coronaria. El diagnóstico puede ser un tanto variable, según la valoración del médico y los síntomas del paciente2.
- Exclusión de causas cardíacas: el enfoque inicial se centra en descartar afecciones cardíacas debido a su potencial gravedad. Esto se realiza generalmente mediante la historia clínica, el examen físico y pruebas diagnósticas como el electrocardiograma, recurriendo a pruebas más avanzadas si es necesario. Al descartar un problema cardíaco, ya se diagnostica como DTNC5.
- Historia clínica detallada: mediante la descripción de las características del dolor, como su localización, calidad, intensidad, duración, factores desencadenantes y aliviadores o la irradiación11.
- Determinación de la etiología:
a. Causas musculoesqueléticas: cuando el dolor aparece con el movimiento o la palpación, el origen puede ser musculoesquelético2. El examen físico debe buscar reproducibilidad del dolor a la palpación, sensibilidad localizada y puede incluir la evaluación de la curvatura espinal anormal, la sensibilidad al presionar la columna, y la movilidad y sensibilidad de las articulaciones adyacentes al pecho (cuello y tórax)2,5.
b. Causas gastrointestinales: son muy comunes después de la exclusión cardiaca, particularmente la enfermedad por reflujo gastroesofágico y los trastornos de motilidad esofágica2,12. Síntomas como pirosis, regurgitación o disfagia suelen sugerir una causa gastrointestinal4. La evaluación puede incluir:
i. La historia de síntomas sugestivos de ERGE (ardor, regurgitación)2.
ii. Prueba empírica con inhibidores de la bomba de protones2,12.
iii. Endoscopia digestiva alta para descartar otras causas y tomar biopsias12.
iv. Pruebas de función esofágica, como la manometría esofágica (para detectar trastornos de motilidad) o pHmetría esofágica (para detectar el reflujo)12.
c. Causas psicológicas: los factores psicológicos pueden ser una causa directa o interactuar con las causas físicas, afectando la percepción del dolor2. La evaluación incluye preguntar sobre el estado de ánimo, el estrés, la ansiedad y los ataques de pánico. También se exploran las creencias del paciente sobre su condición y cómo el dolor afecta a su vida2,12.
d. Causas pulmonares: síntomas como la tos o la disnea, pueden señalar algún problema pulmonar5. El examen puede incluir la evaluación de la respiración torácica y la saturación de oxígeno5, así como preguntas específicas como si el paciente tiene dificultad para llenar sus pulmones o tiene que jadear2. También puede ser útil realizar una radiografía de tórax si se sospecha de un trastorno de este tipo11.
CONCLUSIONES
El dolor torácico no cardíaco (DTNC) es una causa frecuente de consulta en atención primaria y, aunque no suela suponer un riesgo para la vida del paciente, puede tener un impacto significativo en su calidad de vida. Su abordaje adecuado requiere una visión amplia y estructurada, que considere las múltiples etiologías posibles, incluyendo causas gastrointestinales, musculoesqueléticas, psicológicas y pulmonares, así como otras menos frecuentes.
El diagnóstico se basa en gran medida en la exclusión de enfermedad cardíaca, seguido de una valoración clínica detallada orientada a identificar la causa subyacente. No obstante, a menudo los pacientes con DTNC quedan sin un manejo específico tras descartar patología coronaria, lo que favorece la cronificación del dolor y la utilización excesiva de recursos sanitarios.
Por tanto, es esencial que el profesional de atención primaria reconozca la diversidad etiológica del DTNC, aplique un enfoque diagnóstico racional y, cuando sea necesario, derive al paciente para un manejo especializado. Incluir estrategias terapéuticas específicas, tanto médicas como psicológicas, puede mejorar de forma sustancial el pronóstico y bienestar de los pacientes con dolor torácico no cardíaco.


MÁS ALLÁ DEL DOLOR
LAS DOS CARAS DE LA MONEDA: PATOLOGÍAS Y CONSECUENCIAS ASOCIADAS A LA PÉRDIDA DE PESO NO CONTROLADA
Según la Organización Mundial de la Salud, más de 650 millones de adultos padecían obesidad en 2016, es decir, casi un 13% de la población adulta1. La obesidad es una enfermedad crónica fuertemente ligada a riesgos para la salud como hipertensión, hiperlipidemia, diabetes tipo 2, accidente cerebrovascular, síndrome metabólico, asma y cáncer, siendo una de las principales causas de morbilidad y mortalidad. Aunque una dieta poco saludable y la falta de actividad física son sus causas principales, factores genéticos u hormonales también pueden contribuir a su desarrollo2.
Si bien las intervenciones sobre el estilo de vida (dieta y ejercicio físico) son la base del tratamiento3, en casos en los que estas medidas resultan insuficientes se suele recurrir a la cirugía bariátrica, con una pérdida de peso sustancial a largo plazo y la mejora de las comorbilidades relacionadas con la obesidad1. Sin embargo, en los últimos años han surgido nuevas opciones farmacológicas que han ido ganando importancia rápidamente2.
Recientemente, agonistas del receptor del péptido similar al glucagón-1 (GLP-1), como semaglutida, han emergido como opciones prometedoras, no solo para el control glucémico en diabetes tipo 2, sino también por su capacidad para inducir una pérdida de peso significativa. Sin embargo, el uso de estos fármacos, a veces fuera de indicación o sin una supervisión profesional adecuada, plantea interrogantes sobre su seguridad y efectos a largo plazo4,5.
PÉRDIDA DE PESO NO CONTROLADA
En pacientes con obesidad, es crucial llevar a cabo una intervención (ya sea del estilo de vida, quirúrgica o farmacológica) dirigida a la pérdida de peso, con el fin de mejorar la calidad de vida del paciente6.
La reducción de la masa corporal suele tener como consecuencia una mejora de la función general del cuerpo, con mayor movilidad y salud general a medida que disminuye su peso. Además, suele venir acompañada de mejoras en parámetros cardiometabólicos, como el control de la presión arterial, los perfiles lipídicos y el riesgo cardiovascular, así como un aumento de la sensibilidad a la insulina y, por tanto, un mayor control del azúcar en sangre5.
Sin embargo, es crucial que la pérdida de peso, especialmente cuando es rápida y sustancial, se gestione bajo la supervisión de un profesional. La pérdida de peso significativa puede estar asociada con una serie de consecuencias a largo plazo, que incluyen complicaciones gastrointestinales, lesión hepática, pérdida de masa muscular y densidad ósea, deficiencias nutricionales, y alteraciones psicológicas y del comportamiento1.
Además, el uso de fármacos, como los agonistas del receptor de GLP-1 (GLP-1 RA), puede tener efectos adversos específicos, siendo los gastrointestinales los más comunes5.
CONSECUENCIAS GASTROINTESTINALES
Los GLP-1 RA, como semaglutida y liraglutida, han demostrado una eficacia notable en la pérdida de peso en ensayos clínicos4,5,7,8. El mecanismo de acción de los GLP-1 RA contribuye a la pérdida de peso al imitar la acción de la hormona GLP-1 producida en el intestino. Esto incluye potenciar la secreción de insulina y reducir la liberación de glucagón de manera dependiente de la glucosa, retrasar el vaciamiento gástrico y reducir la ingesta de alimentos al aumentar la saciedad5.
Aunque generalmente son bien tolerados5, los GLP-1 RA presentan efectos adversos específicos, siendo los gastrointestinales los más comunes5,7,8. El uso de este tipo de fármacos se asocia frecuentemente con síntomas como náuseas, vómitos y diarrea2,4,5,7–9. Estos síntomas pueden ser dependientes de dosis5 y son unas de las principales razones por las que los pacientes interrumpen el tratamiento5,7,9.
Por otro lado, el retraso en el vaciamiento gástrico provocado por los GLP-1 RA puede suponer un riesgo añadido en procedimientos que requieren el uso de anestesia. En estos casos, el ayuno usual de 8-10 horas antes de la intervención puede no ser suficiente, aumentando el riesgo de aspiración durante la anestesia. Con el fin de evitar estas complicaciones, los pacientes con dosis diarias de semaglutida deben saltarse la dosis el día anterior a la intervención y, aquellos con dosis semanales, suspender el tratamiento en la semana anterior a la operación9.
CONSECUENCIAS HEPATOBILIARES Y PANCREÁTICAS
La pérdida de peso de manera rápida y significativa puede aumentar el riesgo de desarrollar algunas patologías, independientemente del método utilizado:
- Colelitiasis (cálculos biliares): la pérdida de peso rápida es un factor de riesgo conocido para el desarrollo de cálculos biliares1,2,7. De esta manera, tanto la cirugía bariátrica como el tratamiento con GLP-1 RA, que inducen una pérdida de peso significativa incrementan este riesgo1,7,8. Es importante informar a los pacientes, pudiéndose considerar opciones como el ácido ursodesoxicólico profiláctico en poblaciones de alto riesgo. La monitorización, posiblemente con ecografía, también puede ser pertinente1.
- Pancreatitis aguda: es una complicación rara, pero potencialmente grave1,7, observada tanto después de la cirugía bariátrica1 como en pacientes tratados con semaglutida4,5. Por tanto, es crucial estar alerta ante síntomas como dolor abdominal agudo en la región epigástrica, náuseas y vómitos, aunque la pancreatitis puede presentarse sin dolor, con una pérdida de peso inexplicada y esteatorrea1.
- Fallo hepático agudo: en pacientes con esteatohepatitis no alcohólica, la pérdida de peso rápida, particularmente aquella superior a 1,6 kilogramos por semana, puede desembocar en un fallo hepático agudo. En estos casos, los cambios metabólicos producidos en el organismo pueden aumentar la liberación de ácidos grasos en el hígado, saturando la capacidad de este de procesar las grasas. Esto puede aumentar el daño y la inflamación del hígado, volviendo el tejido fibroso y pudiendo provocar un fallo hepático1.
DEFICIENCIAS NUTRICIONALES Y CAMBIOS EN LA COMPOSICIÓN CORPORAL
Cuando se produce una pérdida de peso significativa de manera rápida, no solo se pierde masa grasa, sino también masa muscular, pudiendo producirse también una disminución de la densidad ósea y deficiencias nutricionales1:
- Pérdida de masa muscular: durante los procesos de pérdida de peso, parte de la masa eliminada suele pertenecer al músculo. Esta pérdida de masa y fuerza muscular, conocida como sarcopenia, puede tener consecuencias desfavorables para la salud, incluyendo un mayor riesgo de enfermedades cardiovasculares, síndrome metabólico, discapacidad funcional, disminución de la calidad de vida y aumento de la mortalidad1.
En el caso de la cirugía bariátrica, la pérdida de masa muscular se produce durante el primer año después de la intervención. Por tanto, es crucial promover estrategias para preservar la masa muscular, como una ingesta adecuada de proteínas (con una recomendación sugerida de 1,5 g/kg/día en un contexto post-bariátrico) y, potencialmente, ejercicio de resistencia moderadamente intensivo1.
- Salud ósea y riesgo de fracturas: la pérdida de peso significativa se asocia con una disminución de la densidad mineral ósea, lo que lleva a un mayor riesgo de fracturas, particularmente en cadera, muñeca y columna1,8. Aunque la pérdida de peso en sí misma, al reducir la carga mecánica sobre los huesos, podría contribuir positivamente, las deficiencias nutricionales también pueden jugar un papel importante1.
- Deficiencias nutricionales: los procedimientos bariátricos se centran en la restricción o reducción de la absorción de los nutrientes, por lo que aumentan el riesgo de desarrollar deficiencias nutricionales y vitamínicas. Las deficiencias más comunes incluyen la vitamina B12, el hierro y las vitaminas liposolubles (A, D, E y K). Estas deficiencias pueden contribuir a otras complicaciones de salud, como el riesgo de fracturas mencionado anteriormente, anemia, fatiga, deterioro de la función inmunológica o, incluso, problemas neurológicos. Por tanto, un seguimiento nutricional riguroso y una suplementación adecuada son esenciales en pacientes sometidos a este tipo de procedimientos1.
OTRAS CONSECUENCIAS DE LA PÉRDIDA DE PESO
La neuropatía periférica es un síntoma común en personas con obesidad, debido a las comorbilidades que suelen presentar, como la diabetes tipo 2. De esta manera, el 23% de las personas con diabetes presentan neuropatía, así como el 33% de las personas con obesidad. Sin embargo, esta patología se ha observado también en pacientes sometidos a una cirugía bariátrica. La neuropatía periférica está fuertemente relacionada con los niveles de tiamina, y ésta es una de las deficiencias nutricionales más comunes en pacientes sometidos a cirugías bariátricas, observada en un 5% de los pacientes1.
También hay estudios que relacionan el uso de semaglutida con un posible riesgo de complicaciones de la retinopatía diabética, e incluso se ha sugerido que sea la principal causa de retinopatía en un 5% de los pacientes9.
Además, la pérdida de peso puede tener un impacto psicológico considerable. Mientras que algunas personas pueden experimentar una mejor salud mental debido a la pérdida de peso, otras pueden desarrollar trastornos psicológicos como depresión, ansiedad o trastornos de la alimentación1.
En algunos pacientes con historial psiquiátrico tratados con semaglutida, se ha detectado (aunque con menor frecuencia que otros efectos secundarios) un deterioro del estado de ánimo e, incluso, la aparición de síntomas depresivos por primera vez en pacientes sin historial previo. El estado de estos pacientes mejoró tras discontinuar el tratamiento. El mecanismo propuesto en estos casos es una interferencia de la semaglutida en la actividad de las neuronas dopaminérgicas9.
CONCLUSIONES
La pérdida de peso en personas con obesidad puede aportar múltiples beneficios sobre la salud cardiometabólica, la movilidad y la calidad de vida. Sin embargo, este proceso debe abordarse siempre de forma controlada y bajo supervisión médica, ya que tanto la rapidez como el método empleado pueden tener consecuencias clínicas significativas.
Las nuevas alternativas farmacológicas, como los agonistas del receptor GLP-1, han demostrado ser eficaces en la reducción del peso corporal, pero no están exentas de riesgos. Entre los efectos adversos más comunes destacan las complicaciones gastrointestinales, así como otros riesgos compartidos con la cirugía bariátrica, como el riesgo de colelitiasis y la posible afectación hepática y pancreática. Además, la pérdida de peso acelerada puede provocar pérdida de masa muscular, reducción de la densidad ósea y deficiencias nutricionales con implicaciones neurológicas, inmunológicas y funcionales.
Tanto la cirugía bariátrica como los tratamientos farmacológicos requieren un seguimiento multidisciplinar que incluya control médico, intervención nutricional y promoción del ejercicio físico, con especial atención a la preservación de la masa muscular y la prevención de déficits nutricionales.
Finalmente, no debe subestimarse el impacto psicológico de la pérdida de peso, que puede desencadenar o agravar trastornos del estado de ánimo o de la conducta alimentaria, especialmente en pacientes con antecedentes psiquiátricos.
En definitiva, la pérdida de peso debe considerarse una herramienta terapéutica valiosa, pero su implementación debe realizarse con un enfoque integral y personalizado para maximizar beneficios y minimizar riesgos.

HABILIDADES Y RECURSOS ESENCIALES PARA TU PRÁCTICA CLÍNICA
ENTREVISTA
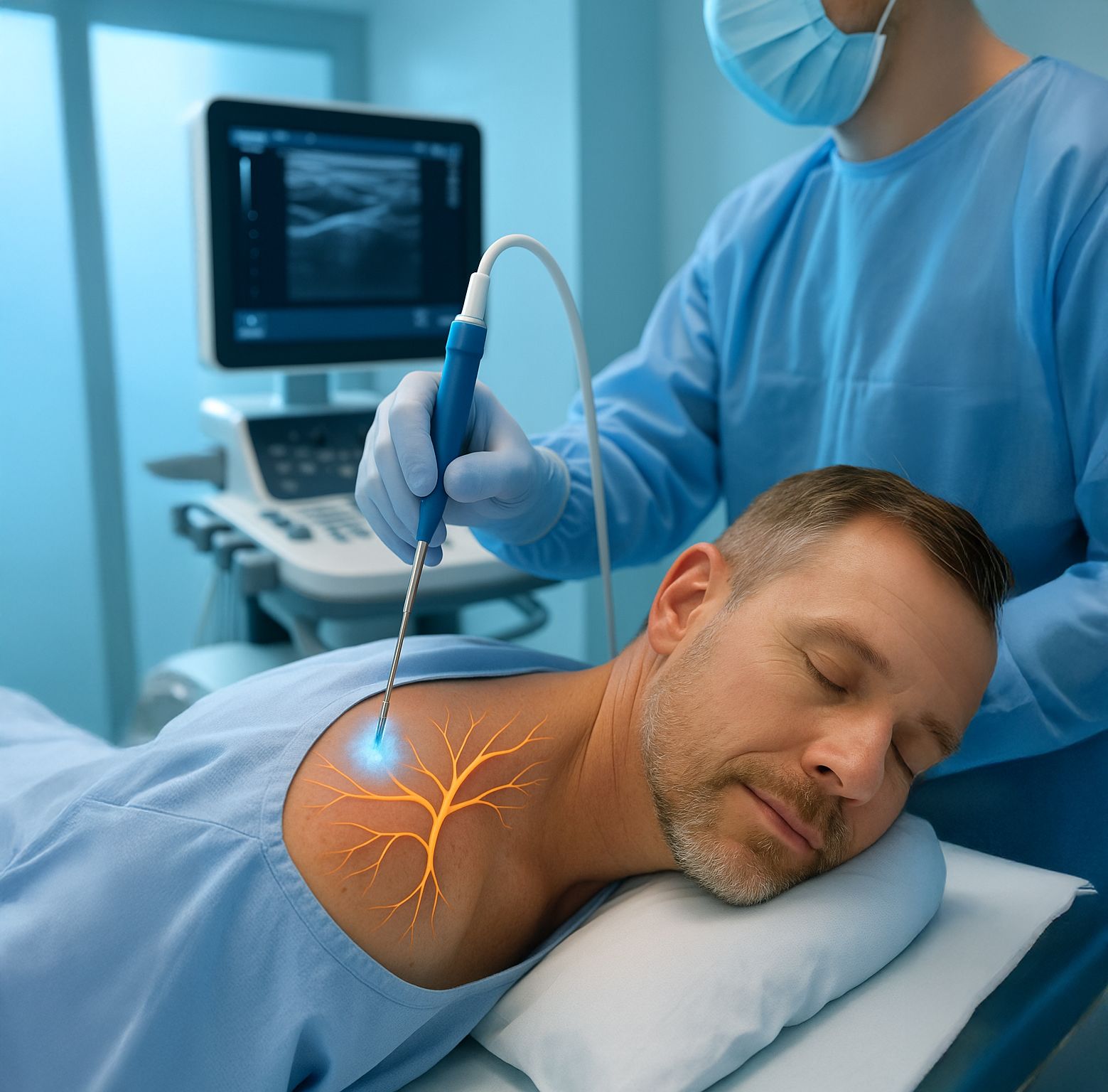
CRIONEUROLISIS APLICADA AL TRATAMIENTO DEL DOLOR
La crioneurolisis es un procedimiento que utiliza un novedoso abordaje para tratar el dolor: el frío. En este vídeo, aprenderemos de la mano de los dres. Ana Meléndez y Alfredo Rodríguez, de la Fundación Hospital de Calahorra, cómo la aplicación controlada y modulada del frío permite interrumpir la transmisión nerviosa del dolor, convirtiéndose en una poderosa arma para tratar el dolor crónico.
LA INNOVACIÓN DIGITAL EN EL MUNDO DE LA SALUD
TECNOLOGÍA Y DOLOR EN EL CONGRESO SED: SED-TECH
La reciente edición del Congreso de la Sociedad Española del Dolor (SED), celebrada en Málaga, dedicó un espacio fundamental a la intersección entre la tecnología y la gestión del dolor, un campo en constante evolución y de vital importancia para la atención sanitaria. La sala "SED-TECH" fue un epicentro de conocimiento, donde expertos en la materia compartieron avances revolucionarios en realidad virtual (RV) e inteligencia artificial (IA), ofreciendo a los médicos una visión clara de cómo estas herramientas están redefiniendo el abordaje del dolor.

TECNOLOGÍA Y DOLOR EN EL CONGRESO SED: SED-TECH

AVATARES VIRTUALES EN PACIENTES CON FIBROMIALGIA Y DOLOR LUMBAR
Tony Donegan
Fisioterapeuta de Investigación Clínica Institut Dínvestigacions Biomèdiques August Pi I Sunyer (Idibaps).

EL IMPACTO DE LA EXPERIENCIA DEL USUARIO CON SISTEMAS DE REALIDAD VIRTUAL INMERSIVA EN LA PERCEPCIÓN DEL DOLOR
Javier Guerra Armas
Doctorando en Ciencias de la Salud Universidad de Málaga

LE INTERESARÁ SABER • CIENCIA POR Y PARA EL PROFESIONAL SANITARIO
21º CONGRESO DE LA SOCIEDAD ESPAÑOLA DEL DOLOR
El 21º Congreso de la Sociedad Española del Dolor se celebró en Málaga del 28 al 30 de mayo de 2025. Durante esos días, expertos nacionales e internacionales compartieron experiencias, descubrimientos y métodos en el manejo del dolor. Además, el encuentro ayudó a avanzar en el conocimiento de esta especialidad y en la mejora de la calidad de vida de los pacientes.
Presentamos aquí una selección de las presentaciones que consideramos de mayor interés.

DOLOR.COM
En dolor.com sabemos que el dolor neuropático representa un gran desafío para los profesionales sanitarios, tanto en su diagnóstico como en su tratamiento. Por ello, ponemos a tu disposición tres nuevos cursos online diseñados para dotarte de los conocimientos y herramientas prácticas que necesitas en tu labor clínica diaria.

DOLOR.COM
BUENAS PRÁCTICAS EN EL TRATAMIENTO DEL DOLOR NEUROPÁTICO EN LA CONSULTA DE ATENCIÓN PRIMARIA
El dolor neuropático surge como respuesta directa a una lesión o enfermedad del sistema somatosensorial, y es un motivo de consulta frecuente en Atención Primaria (entre el 6.9 y el 10% de las consultas de dolor). Este tipo de dolor presenta dificultades a la hora de su correcta identificación, ya sea en su localización central o periférica. Con este curso, Grünenthal aporta una guía para que los médicos de Atención Primaria se enfrenten con éxito a este tipo de dolor en sus consultas.
ACTUALIZACIÓN EN EL ABORDAJE DE LA NEUROPATÍA DIABÉTICA
Aproximadamente un 50% de las personas con diabetes desarrolla neuropatía diabética. Se trata de una complicación que aún no recibe la atención adecuada: sólo el 39% de los pacientes tiene un diagnóstico adecuado, de los que el 42% recibe un tratamiento específico. En este curso aprenderás a manejar adecuadamente esta patología, desde su correcta identificación hasta la revisión de casos clínicos reales que te guiarán hasta la la optimización del tratamiento de tus pacientes diabéticos.
ABORDAJE Y SEGUIMIENTO DEL DOLOR NEUROPÁTICO EN PACIENTES ONCOLÓGICOS
El dolor neuropático en pacientes oncológicos es una condición devastadora que afecta significativamente su calidad de vida. Este curso online ofrece una formación especializada para profundizar en el diagnóstico, tratamiento y seguimiento del dolor neuropático en el contexto oncológico. A través de módulos teóricos y casos clínicos prácticos, aprenderás a identificar síntomas, evaluar correctamente el dolor y aplicar estrategias terapéuticas eficaces. Con una metodología flexible y acreditación oficial, esta formación es clave para mejorar la atención y bienestar de tus pacientes oncológicos que presentan dolor neuropático.