ÚLTIMA HORA
EN DOLOR
NOTICIAS


DOLOR ONCOLÓGICO.
ES CRÍTICO EL PAPEL DE ATENCIÓN PRIMARIA Y URGENCIAS EN EL MANEJO DEL DOLOR ONCOLÓGICO

ENTREVISTA
Dr. Luis Cabezón Gutiérrez.
Jefe de Servicio de Oncología Médica.
Hospital Universitario de Torrejón. Madrid.
El dolor es una de las máximas preocupaciones para los pacientes con cáncer. Probablemente sea el síntoma que impacta más negativamente en sus vidas. El abordaje del dolor en la oncología aún presenta barreras y desafíos que es necesario abordar. El Dr. Luis Cabezón Gutiérrez, jefe del Servicio de Oncología Médica del Hospital Universitario de Torrejón y especialista en dolor oncológico, nos ofrece su visión sobre el manejo actual de esta patología y acerca de las posibles mejoras que incidirían en la calidad de vida de los pacientes.




DOLOR ONCOLÓGICO INFANTIL
ENTREVISTA
- Mónica López Duarte, responsable de hematología pediátrica del Hospital Universitario Marqués de Valdecilla (Santander).
- Noelia Palacio Incera, psicooncóloga experta en cuidados paliativos de Amara (Asociación de padres de niños con cáncer) Cantabria, servicio de hematología pediátrica del Hospital Universitario Marqués de Valdecilla (Santander).
¿Pueden hablarnos de los retos particulares que presenta la evaluación y el manejo del dolor en pacientes de oncología pediátrica?
Mónica López Duarte: Por un lado, conocer mejor las escalas adaptadas a cada rango de edad e implementarlas, algo que en los sistemas entraña a veces muchas dificultades. Cuando se ha conseguido aplicarlas, otro reto es poner en marcha el plan terapéutico con medidas farmacológicas y no farmacológicas, y reevaluar. En las evaluaciones que hace enfermería se registran temperatura, tensión… y en los programas aplicativos como el que tenemos aquí también se incluye el dolor, pero en este programa, que se usa tanto en adultos como en niños solamente se incluye la escala EVA (numérica). Esta no es aplicable a los niños. Es preocupante ver EVA en un caso de un niño de cuatro años, por ejemplo. En la evaluación se puedan incluir escalas adaptadas a la edad. Además, aplicar estas escalas en el niño requiere más tiempo del que se necesita para aplicar la escala EVA en el adulto, y es algo que hay que tener presente. Se habla con él, se le explican las caras, se juega un poco… En resumen, conocer las escalas y aplicarlas.

Algunos estudios sugieren que la educación de los pacientes puede mejorar esa parte crucial del manejo que es la evaluación del dolor ¿Cómo tratan de educar a un niño para mejorar su capacidad de describir el dolor?
Mónica López Duarte: La relativa ventaja de ser una unidad pequeña es que tenemos pocos pacientes, y los que llevamos a los pacientes siempre somos los mismos. Por eso podemos conocer bien al niño y conocer bien a su familia. Eso nos permite intentar distinguir un poco mejor cuándo hay elementos de miedo, ansiedad, tensión o problemas de adaptación. Con la ayuda de la psicooncóloga, utilizamos herramientas educativas para que el niño sepa distinguir cuándo tiene dolor, cuál es su intensidad, cómo nos lo tiene que contar… También estamos intentando, cada vez que ingresa un niño, utilizar la escala adaptada a su edad y desarrollo cognitivo y situarla en un lugar visible.
Noelia Palacio Incera: Nosotros partimos de una premisa clara, que el dolor es individual y subjetivo, y que tenemos que tenerlo siempre en cuenta y explorarlo bien, ya que va a ser distinto en cada niño y hay que dar el valor que tiene a su experiencia del dolor. Una de las tareas importantes es diferenciar qué tipo de dolor tiene: si se debe a los tratamientos, al propio cáncer o a un procedimiento específico. En mi trabajo principalmente abordo el dolor emocional, que está muchas veces relacionado estrechamente con la incertidumbre sobre lo que va a suceder, y no saber si tendrán habilidades para controlarlo. La incertidumbre es muchas veces lo que genera el sufrimiento subjetivo del dolor. Como dice Mónica, en ese aspecto es crucial conocer bien al niño y a la familia. Junto con las variables de edad, madurez y otras, como el contexto sociocultural, conseguimos hacernos una idea de las habilidades que tiene para enfrentarse a una situación de incertidumbre. Una de las técnicas que se emplean es la de la narrativa y el relato: vamos a poner palabras a lo que ellos no saben decir o no saben contar. Cuando son muy pequeños, no tienen un lenguaje muy fluido o aún no hablan, los niños se expresan con la conducta: malestar, gritos… conductas que para los adultos son molestas, pero están diciendo, con un lenguaje no verbal, que el niño experimenta dolor o sufrimiento. Intentamos enseñarles a poner palabras a lo que les sucede. Si no tienen lenguaje, como adultos intentamos identificar la causa de ese dolor. A partir de ahí, dependiendo del tipo de dolor, utilizamos diferentes técnicas: la principal, relajación-respiración, es universal. También empleamos visualización, sobre todo a partir de los ocho años, les invitamos a intentar imaginar escenas agradables. Es frecuente que colaboren los familiares con el propio equipo para facilitar el proceso. A veces empleamos refuerzos positivos, para que sepan que han conseguido completar un procedimiento y que eso es un logro. Que aprendan a identificar las escalas es otra cosa importante.
Trabajamos a nivel sistémico: con la familia y el equipo. La familia regula. Si la familia está regulada y se siente capaz de acompañar en el proceso de manejo del dolor es algo que debemos valorar e incorporar.
Mónica López Duarte: En oncohematología el dolor ocurre en diferentes escenarios. En algunas partes de las técnicas (catéteres, punción lumbar…) estas estrategias son muy aplicables, porque la intensidad del dolor objetivo es baja. Generalmente lo que hacemos es aplicar crema tópica para el pinchazo y las técnicas de Noelia. Curiosamente, a los niños quitarles tiritas o mepores, un tipo de apósitos, es una de las cosas que más les molesta, muchas veces más que un pinchazo. Para eso hay una solución que facilita que se despeguen.
Otro escenario es el del dolor asociado a la enfermedad. Cuando es un dolor infiltrativo, porque las leucemias tienen su origen en las células madre de la médula ósea, el escenario es muy diferente. Si se produce en el interior del hueso, el dolor es intenso. Ahí se va directamente al segundo escalón: se utilizan opioides y se reevalúa. Otro escenario es el dolor infiltrativo a nivel de órganos. Ese dolor también es tan intenso que las técnicas de relajación son insuficientes y la analgesia tiene que ser farmacológica. Por el contrario, no tiene ningún sentido usar analgesia para realizar la punción del un reservorio, el apoyo y el acompañamiento en ese escenario son claves, pero cuando el dolor es intenso la analgesia es clave. Por poner un ejemplo: En una punción lumbar, la técnica es poco dolorosa pero provoca mucha incertidumbre. Con los adolescentes se puede combinar la pomada anestésica tópica, ansiolíticos y el acompañamiento o maniobras de distracción facilitando el desarrollo de las tecnicas, al igual que con niños muy maduros.
¿Cómo es el manejo de complicaciones derivadas del tratamiento?
Mónica López Duarte: Nuestros tratamientos, la quimioterapia sobre todo, no son selectivos frente a las células malignas. Provocan daños tanto en las células blásticas como en células de renovación rápida, como son las epiteliales (en la boca y aparato intestinal). Por eso, entre las complicaciones están la mucositis y la enterocolitis, que son frecuentes. Hay diferentes grados de mucositis, puede ir desde una molestia a imposibilidad de apertura con normalidad la boca, o incluso imposibilidad para tragar e ingerir líquidos. En uno de los casos que hemos tenido, sin que el niño dijera que tenía dolor, notamos que no hablaba como acostumbraba. En cuanto sintió el dolor controlado, jugó y empezó a sonreír.
Hay que combinar el conocimiento clínico y el del paciente y su entorno, porque su forma de expresarse es muy particular. El diagnóstico diferencial y los elementos individuales del paciente aportan información valiosa.
Noelia Palacio Incera: A veces la interpretación del dolor es la del filtro del familiar, y puede no corresponderse con el dolor real. Es algo que también hay que valorar. El dolor es subjetivo e individual. Cada uno tiene su propia percepción, además de los dolores que objetivamente conocemos. Todas las dimensiones deben ser tenidas en cuenta.
¿Han tenido oportunidad de recurrir a nuevas herramientas, como las de realidad virtual? ¿Qué opinan de ellas?
Mónica López Duarte: No hemos aplicado aún esas técnicas. Tenemos unas gafas de realidad virtual, pero tenemos que ver qué programas incorporamos en cada tramo de edad.
Noelia Palacio Incera: Hay muchos estudios sobre la eficacia que tienen para la visualización sobre todo, entrando en una escena… Son muy interesantes.
Si tuvieran que destacar un avance significativo en este campo en los últimos años, y un reto pendiente, ¿cuáles serían?
Noelia Palacio Incera: A pesar de que falta conocer las herramientas y aplicarlas más, antes ni se conocían ni se aplicaban. La escala de dolor está en las habitaciones hace aproximadamente un año, y contamos con la profesional de psicooncología hace seis años. Hemos avanzado en que tenemos presente el dolor y no lo juzgamos. Los sanitarios antes tendíamos a hacerlo: “no será para tanto”, “esto no duele nada”… Ahora interpretamos e intentamos determinar el grado y la naturaleza del dolor con más precisión. La escala de dolor también se incorpora a la evaluación diaria, en el programa informático. Con la escala de Lansky, que es una escala de bienestar, intentamos completar la información sobre los niños, es una medida indirecta del dolor.
¿Hay un aspecto importante que quieran destacar?
Mónica López Duarte: Intentamos colaborar todos los profesionales en una guía para el manejo del dolor pediátrico. Es uno de nuestros objetivos, combinando las técnicas que se usan en urgencias pediátricas y en otras disciplinas. Lo ideal sería que pudiéramos colaborar todos los profesionales para que sea un protocolo aplicado siempre, que no dependa del interés de cada profesional aislado por abordar el dolor.




Dolor de espalda por teletrabajo: otra consecuencia del COVID-19
Para evitar la rápida propagación del COVID-19 y el colapso de los servicios médicos, muchos gobiernos en todo el mundo pidieron a sus ciudadanos que adoptaran el teletrabajo tanto como fuera posible1. En respuesta, las organizaciones con y sin experiencia previa en teletrabajo enviaron a sus empleados a casa, creando así las condiciones para el experimento de teletrabajo masivo más extenso de la historia2. Se estima que más de 3.400 millones de personas en 84 países fueron confinadas y empezaron a trabajar desde sus casas.2
Aunque se reconoce que el confinamiento es una medida eficaz para reducir el riesgo de infección, también puede acarrear nuevos problemas de salud1,3,4. Según un estudio japonés1 basado en las respuestas a un cuestionario de 1.648 trabajadores, estos son de cuatro tipos: musculoesqueléticos, depresivos, por estrés y exceso de trabajo y por un grupo diverso de motivos1. De entre todos ellos, los musculoesqueléticos son los que tienen mayor impacto en el absentismo3 y la productividad laboral1,5.
Pros y contras del teletrabajo
El teletrabajo presenta ventajas para las empresas, al aumentar la productividad, pero también para los trabajadores, ya que mejora el equilibrio entre la vida laboral y personal. Además, desde el punto de vista social, la expansión de este sistema laboral ha supuesto un empuje para la modernización del trabajo, impulsando a la vez el desarrollo de algunas tecnologías de telecomunicación6.
Se han descrito pocos beneficios del teletrabajo en términos de salud física6, a la vez que presenta algunos peligros potenciales, como la falta de un espacio específico y equipamiento ergonómico en el hogar, el exceso de trabajo y las implicaciones psicosociales de trabajar desde casa6.
Normalmente, la implantación del teletrabajo se precede de una formación sobre el entorno de trabajo y la ergonomía, que busca reducir la aparición de síntomas físicos en los trabajadores. Sin embargo, en la pandemia, los trabajadores cambiaron abruptamente a trabajar desde sus casas1. Esto puede haber aumentado los síntomas físicos1.
Por ejemplo, el teletrabajo implica necesariamente el uso constante de pantallas de visualización, que se han asociado con problemas visuales y musculoesqueléticos6. Además, limita la capacidad de socializar y de tomar descansos, lo que lleva a largos periodos de movimientos repetitivos e incómodas posturas. Todo esto, unido al aumento del sedentarismo y reducción de la actividad física, pueden contribuir al empeoramiento de ciertas enfermedades crónicas (diabetes, obesidad, hipertensión…)6. En un estudio realizado en Malta, en el que 388 adultos respondieron a una encuesta online, los investigadores encontraron una fuerte relación entre la falta o bajos niveles de actividad física y el dolor de espalda5.
Teletrabajo y dolor de espalda
En general, los hábitos sedentarios tienen un impacto negativo en la salud física3 y largos periodos en postura sentada causan rigidez de hombros, fatiga visual y dolor lumbar1. Hay que tener en cuenta que, en el teletrabajo, incluso las reuniones se realizan en línea. Además estudios previos han demostrado que la presión sobre los discos intervertebrales es 1,4 veces superior sentado que de pie, y si se prolonga durante una jornada laboral, aumenta significativamente el riesgo de dolor lumbar1,5,7. En otros estudios se ha confirmado que el estilo de vida sedentario y el aislamiento obligados por el COVID-19 se relacionan con aumento de peso y del riesgo de obesidad5, un reconocido factor relacionado con el dolor lumbar5.
El impacto del teletrabajo en el dolor lumbar es controvertido. Algunos autores informan de una mayor prevalencia y empeoramiento en los pacientes de dolor lumbar crónico, que ya tienen un mayor riesgo de sedentarismo, agravado por el confinamiento. También confirman una mayor duración del dolor y mayor riesgo de discapacidad8.
En un estudio transversal realizado con 463 adultos en Arabia Saudí, en el que los participantes cumplimentaron un cuestionario sobre aspectos demográficos, actividad física, hábitos diarios y síntomas dolorosos, se comprobó que la prevalencia del dolor lumbar aumentó desde el 38,8% antes de la cuarentena al 43,8% después de esta. Los factores de riesgo que se identificaron fueron: cambio a teletrabajo, edad (35 a 49 años), IMC ≥ 30, aumento del estrés, falta de ergonomía, largos periodos sentado y actividad física insuficiente9.
Pero otras publicaciones presentan resultados contrarios, en los que el dolor lumbar mejora por las costumbres adquiridas durante el confinamiento. Por ejemplo, un estudio observacional realizado en España, entre los trabajadores de las universidades de León y de Valladolid, reveló que los participantes aumentaron la frecuencia de actividad física (especialmente las mujeres), cambiando su preferencia por actividades aeróbicas antes del confinamiento, a entrenamiento de fuerza y estiramientos durante este. La consecuencia fue una reducción en la prevalencia de dolor musculoesquelético10.
Otro estudio llevado a cabo en Francia con 50 pacientes a los que se realizó una serie de cuestionarios de salud (IES, ODI, RMQ y VAS) antes y un mes después del inicio del confinamiento, confirma esta paradoja11. Por una parte, el componente somático del dolor lumbar crónico mostró una cierta mejora, debido a que los pacientes se obligaron a realizar ejercicio físico, principalmente pilates, yoga o ejercicios de estabilización y control motor11. Por otra parte, el componente psicológico también mejoró, ya que el estrés causado por la amenaza del virus “eclipsó” o alteró la percepción que los pacientes tenían sobre su dolor lumbar crónico11, al considerar la infección mucho más grave que el dolor de espalda11.
Un punto común en la literatura es que la práctica de actividad física durante el confinamiento tiene un efecto beneficioso en la prevención o alivio del dolor de espalda. Un ejemplo interesante es el trabajo realizado por las universidades de Quito y de Michigan, que comparó el impacto de 10 minutos diarios de yoga en las molestias físicas causadas por el teletrabajo en 25 áreas del cuerpo12. Para ello se preparó un sencillo programa de yoga de 10 minutos diarios de un mes de duración, que incluía mindfulness, técnicas de respiración, posturas y relajación, y que fue realizado por 54 participantes, mientras que otros 40 continuaron con su rutina de trabajo habitual. El grupo que siguió el programa de yoga consiguió una reducción significativa de las molestias en los ojos, la cabeza, el cuello, la parte superior e inferior de la espalda, la muñeca y las caderas. También comunicaron mejoras en el estado de ánimo. El grupo control no comunicó estas mejorías12.
La prevención es la clave
Para prevenir los riesgos para la salud derivados del teletrabajo la Organización Internacional del Trabajo emitió un documento en 2020 con una serie de recomendaciones6. Se trata de medidas dirigidas a trabajadores, empleadores y autoridades sanitarias y laborales6.
Para prevenir el desarrollo de síntomas físicos entre los trabajadores, es importante reducir el tiempo sentado y aumentar la actividad física1,5. Los estudios realizados demuestran que hacer descansos cada dos horas y aprovecharlos para caminar, contrarrestan el aumento de la fatiga que conlleva permanecer largo tiempo sentado1. Es importante que los teletrabajadores estén concienciados de la importancia de este hábito3. Además, es recomendable aprovechar el tiempo de ocio y los desplazamientos para realizar actividad física, ya que la OMS recomienda que los adultos realicen entre 150 y 300 minutos semanales de actividad física aeróbica moderada o 75 a 150 minutos si es intensa1. La actividad física no sólo será beneficiosa para reducir el dolor lumbar, también permitirá mantener un peso adecuado, reduciendo el riesgo de diabetes y de obesidad5.
Para algunos autores de 23 a 30 minutos de ejercicio moderado diario no pueden compensar los efectos de estar sentado el resto del día, y recomiendan la creación de programas a medida en función de las características y necesidades del teletrabajador13. Para otros sin embargo, un corto programa de yoga de 10 minutos diarios es suficiente para obtener mejoras significativas12. Lo que parecen apuntar todos los estudios, es que la ausencia de actividad física empeora el dolor lumbar8,9, mientras que la realización de diversas clases de ejercicio lo mejora o lo previene10–12.
Además, es clave informar a los teletrabajadores sobre cómo hacer un uso más ergonómico de los elementos de trabajo disponibles en el domicilio, y formar a los empleadores sobre cómo organizar mejor las horas de trabajo14. También es necesario que las empresas contribuyan a crear un entorno de teletrabajo ergonómico, facilitando el mobiliario y el equipamiento informático adecuado1, ya que se ha comprobado que un entorno de trabajo correctamente equipado no sólo aumenta la productividad, si no que mejora el bienestar de los trabajadores4,7.
El teletrabajo ha venido para quedarse15, sin embargo, la mayoría de los trabajadores carecen de un espacio adecuado y con equipamiento suficientemente ergonómico para realizar un teletrabajo prolongado en el hogar15,16. La literatura muestra un aumento de trastornos musculoesqueléticos, especialmente dolor lumbar15–19. Además, hay que considerar el impacto psicosocial del teletrabajo19. Para que teletrabajadores, empresas y la sociedad en su conjunto obtengan todos los beneficios del teletrabajo6, es necesario un compromiso de las partes implicadas. Las compañías deben proporcionar el equipamiento y la formación adecuada, mientras que los empleados deben poner en práctica las recomendaciones ergonómicas y de salud que garantizan su productividad y bienestar15,16,18–20.





¿ES DIFERENTE EL DOLOR PARA LOS PELIRROJOS?
En el dolor humano intervienen múltiples factores: sexo, edad, estado de ánimo… e incluso color del cabello. Numerosas investigaciones han demostrado que los pelirrojos experimentan el dolor de manera diferente al resto de la población. En muchos de ellos la intensidad es menor. No obstante, también hay experimentos que documentan mayor resistencia a los medicamentos anestésicos y ansiedad entre los pelirrojos, lo que cursa con más dolor. Por lo que aventura la investigación, aún no del todo concluyente1,2, hasta el color de los ojos tiene algo que ver en el complejo escenario de nuestras experiencias del dolor.
A partir de modelos animales y estudios posteriores en humanos se ha podido comprobar hace tiempo que el cabello de tonalidades rojizas se asocia con umbrales de dolor más elevados que los de la población con otros colores de pelo. También se ha sugerido, experimentos por medio, que los pelirrojos pueden ser más sensibles a los analgésicos de tipo opioide2. Otros trabajos, por el contrario, aseguran que lo que se detecta en la población de pelirrojos es resistencia a la anestesia local.
Uno de los estudios más amplios sobre la controvertida relación entre el color de pelo y el umbral del dolor emplea los datos de casi 150.000 mujeres. En este trabajo, las puntuaciones de dolor son más elevadas para las personas de cabello claro. Comparadas con las de cabello oscuro, las puntuaciones de dolor fueron 1,08 superiores en mujeres de cabello castaño claro; 1,25 más altos entre rubias… y la puntuación más elevada (1,54 superior a la puntuación media de las participantes de cabello oscuro) fue la de las pelirrojas3.
MC1R HACE AL PELIRROJO
La hipótesis con más peso para explicar estas diferencias es que los pelirrojos comparten una mutación genética asociada a una pérdida, o al menos un descenso, en la actividad del receptor de melanocortina 1 (MC1R), que interviene en la regulación de los nociceptores. Estos, a su vez, captan el dolor o los estímulos que son dañinos para el organismo. Las diferencias de los pelirrojos en lo relacionado con el dolor tienen, por tanto, una base fisiológica.
El color rojo en el pelo es, por sí solo, un factor estadísticamente asociado a un riesgo menor de sufrir enfermedades que cursan con dolor crónico1.
Con la información del Biobanco del Reino Unido (500.000 personas), se han asociado variantes de MC1R con menores puntuaciones en tasas de enfermedades que cursan con dolor persistente.
La importancia de MC1R es algo que comparten diversos investigadores en este campo, pero los mecanismos que podrían explicar el fenómeno parecen ser mucho más complejos, ligados a los niveles de actividad de diversas proteínas que se explican por variantes genéticas, en plural.
EL COLOR ROJO EN EL PELO ES, POR SÍ SOLO, UN FACTOR ESTADÍSTICAMENTE ASOCIADO A UN RIESGO MENOR DE SUFRIR ENFERMEDADES QUE CURSAN CON DOLOR CRÓNICO.
Se ha visto que el receptor MC1R puede ejercer influencia sobre el dolor agudo y el dolor inflamatorio, pero no en el dolor neuropático (el que genera el sistema nervioso). También se han observado diferencias en la respuesta a la capsaicina (empleada en el tratamiento del dolor) pero, a fecha de hoy, las diferencias entre los pelirrojos y el resto del mundo en cuanto a la respuesta a los analgésicos no son tan significativas como para traducirse en cambios en la práctica clínica. Con las evidencias en la mano, es solo una curiosidad4.
¿DE QUÉ COLOR SON TUS OJOS?
La investigación sobre este tema es amplia, y va más allá del color del pelo. En los fenotipos estudiados entran el color rojizo en el cabello y varios colores de ojos. Con frecuencia, la investigación se dirige a encontrar el biomarcador que explique las diferencias.
En uno de esos estudios, por ejemplo, se ha considerado el dolor de las inyecciones de anestesia en mujeres sanas y asintomáticas, teniendo como único rasgo distintivo (a efectos de investigación) las diferencias en el color de los ojos: 133 oscuros y 167 claros. No obstante, no se registraron diferencias en el grado de dolor en función del color de los ojos5.
En todos los casos, los investigadores recomiendan seguir profundizando en la cuestión, con muestras de población más grandes y diferentes escenarios, para poder llegar a conclusiones definitivas.




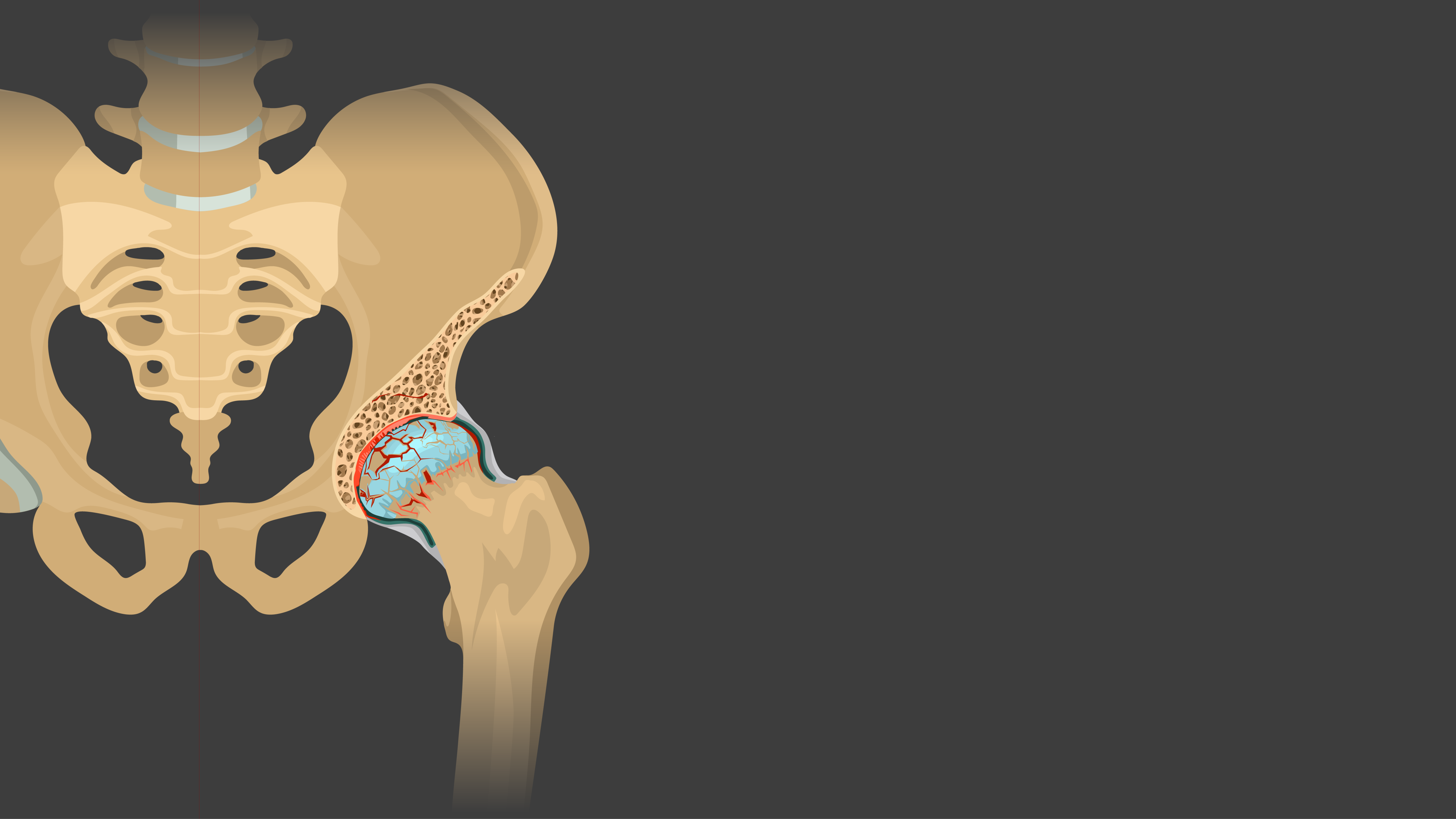
CUANDO LA PRÓTESIS NO ALIVIA EL DOLOR
La osteoartrosis (OA) es uno de los trastornos musculoesqueléticos más comunes a nivel mundial1,2. Afecta a las articulaciones sinoviales degenerando el cartílago, hueso subcondral, tejido sinovial, cápsula articular y tejidos blandos periarticulares2. Puede dañar cualquier articulación, pero las caderas y rodillas son las más afectadas, ya que soportan la mayoría del peso corporal1. Al ser un trastorno degenerativo su incidencia y severidad aumentan con la edad2.
La OA altera negativamente la vida personal, familiar, social y laboral de quien la padece1. Tiene un elevado coste social e impacta fuertemente a los sistemas sanitarios, principalmente por las hospitalizaciones de los enfermos mayores de 50 años1. El gasto en OA en países como Australia, Canadá, Francia, Reino Unido o EEUU oscilaría entre el 1 y el 2,5% del PIB1. Además, el incremento de la esperanza de vida pronostica un aumento de la población anciana, aumentando también la incidencia de OA. Un estudio realizado en Austria en 2019, vaticina un crecimiento de los casos de OA en Europa del 38% hasta 20801.
Los factores de riesgo de la OA son la obesidad, los traumatismos, algunos factores genéticos, mecánicos o relacionados con la ocupación y las cirugías previas3.
Actualmente no existe una cura para la OA y las medidas paliativas son muy variadas, desde la estabilización y rehabilitación hasta algunos tratamientos farmacológicos1. Cuando los tratamientos no consiguen aliviar los síntomas, puede ser necesario recurrir a la cirugía de recambio articular1.
ARTROPLASTIAS DE CADERA Y DE RODILLA: EFICACES Y COSTE-ECONÓMICAS
El número de personas mayores candidatas a la ATC está aumentando exponencialmente en los países desarrollados4. Un estudio realizado en 2020 en el hospital 12 de Octubre de Madrid, demostró que, con una buena selección de los pacientes, la ATC es una buena opción en mayores de 85 años con limitaciones funcionales o dolor por OA4, demostrando que la edad no debe ser un criterio de exclusión o contraindicación absoluta y se debe considerar la ATC en pacientes ancianos mayores de 85 años para reducir el dolor, aumentar la calidad de vida, la independencia y funcionalidad4.
Por su parte, la OA de rodilla es la más frecuente, con una incidencia de 240 por 100.0002, afectando en mayor medida a mujeres2,3 y con un progresivo aumento de casos en todo el mundo5. Se estima que más del 80% de los pacientes mayores de 60 años presenta alteraciones radiológicas de OA al menos en una articulación3. La artroplastia total de rodilla (ATR) es el tratamiento de elección para la OA de rodilla2,5 de manera que más del 95% de reemplazos de rodilla se hacen por esta causa5 y es una de las cirugías ortopédicas más frecuentemente realizadas a nivel mundial3 además de ser un tratamiento coste-efectivo5. Su objetivo es eliminar el dolor en las rodillas, restableciendo el movimiento y la funcionalidad de la articulación, facilitando la incorporación rápida del paciente a su vida normal y mejorando su calidad de vida3,5.
ALGUNOS PACIENTES SIGUEN TENIENDO DOLOR TRAS LA OPERACIÓN
A pesar de las altas tasas de éxito de estos tratamientos, un subgrupo de pacientes parece no experimentar ninguna mejoría del dolor durante el año posterior a la ATC6. Para algunos autores dependería de la definición de dolor utilizada y afectaría del 27% al 38% de los enfermos7, de los que un 17% comunica intensidades de dolor de moderadas a severas e importantes limitaciones en su vida diaria7.
En el caso de la ATR, el 20% de los pacientes se muestra insatisfecho con el resultado de la cirugía2,5,8. En un estudio realizado por la Asociación de Jubilados de EEUU, el 58% de los pacientes de ATR presentaban dolor al arrodillarse y un 38% al hacer sentadillas2.
Aunque hay un grupo de pacientes que desarrollan dolor por causas desconocidas, se pueden identificar algunas relacionadas con el procedimiento, como el aflojamiento aséptico de la prótesis o la infección9. Sin embargo, otras son ajenas a la intervención, como problemas psicológicos o neurológicos9.
El manejo adecuado del dolor crónico en estos pacientes es de vital importancia, ya que la falta de control del dolor puede provocar la indicación de una cirugía de revisión de la prótesis6. En ATR, los mayores de 65 años tienen un riesgo del 7% de necesitar este procedimiento, mientras que en los más jóvenes el riesgo aumenta hasta un 35% en varones y un 20% en mujeres5. Se trata de una cirugía no exenta de riesgo, pues se ha observado que, mientras que el dolor crónico tras una ATR primaria afecta al 20% de los pacientes, el porcentaje aumenta al 47% tras una ATR de revisión8.
FACTORES DE RIESGO DE DOLOR CRÓNICO TRAS REEMPLAZO ARTICULAR
En general, son los factores relacionados con el paciente, más que los relacionados con el procedimiento, los que desempeñan un papel más importante en el dolor postoperatorio8.
Los factores psicológicos parecen tener gran relevancia, principalmente en mujeres9, como la ansiedad o depresión perioperatoria9. Sin embargo, unas buenas expectativas sobre el alivio del dolor que se alcanzará con la ATC es un predictor de buenos resultados9. Otros aspectos que influyen en el dolor postoperatorio son el uso de analgesia regional, que se ha mostrado eficaz en reducir el dolor crónico persistente hasta 6 meses después de la cirugía9.
Un subgrupo de población sana ya presenta un riesgo de desarrollar dolor de cadera incluso sin cirugía, aquella con alto IMC o con trabajos que requieren mucha actividad física. Estos mismos factores también afectan a los pacientes que desarrollan dolor crónico tras la ATC7,9. En ellos, además intervienen la edad avanzada, la obesidad y la depresión, que han demostrado aumentar los niveles de dolor hasta 5 años después de la operación9. Además, la cirugía ortopédica se realiza en pacientes con dolor preexistente, lo que complica la identificación de las causas del dolor crónico posterior7.
Las personas con mayor estrés psicológico muestran mayor intensidad de dolor crónico7. Los que comunican intensidades de dolor de moderado a intenso presentan grados de depresión, ansiedad, catastrofismo, dolor en más de una localización y temor al movimiento clínicamente relevantes7. En general, los factores psicológicos son más importantes en el desarrollo de dolor crónico que los aspectos biomecánicos, demográficos o perioperatorios7.
MANEJO DEL DOLOR CRÓNICO EN PACIENTES CON PRÓTESIS ARTICULARES
Un aspecto clave es la presencia de sensibilización central al dolor, que puede evaluarse mediante test sensoriales cuantitativos y que, de estar presente, se asocia con la intensidad y el tiempo de evolución de dolor pre y postoperatorio10. Puede tratarse de una condición previa, o bien que aparece o se acentúa por los estímulos dolorosos causados en los tejidos blandos durante la intervención9. Estos pueden ser mecánicos, térmicos o por agentes químicos y alteran el sistema nociceptivo9. Se trata, por tanto, de un problema multifactorial. En estos pacientes es fundamental el control adecuado del dolor perioperatorio10, siendo recomendable un abordaje decidido del dolor preoperatorio moderado o intenso, ya que tienden a obtener menores beneficios de la ATC10.
El manejo del dolor crónico tras la ATC puede representar un gran reto para el cirujano ortopédico. El éxito dependerá de un diagnóstico acertado de la etiología del dolor9. Entre las posibles causas habrá que diferenciar las vasculares, neurológicas (por agresión a los nervios durante la intervención) y las que afectan a los huesos y los tejidos blandos9. En cualquier caso, los especialistas resaltan que el principal esfuerzo debe estar en una óptima colocación de la prótesis11.
Las recomendaciones para un buen diagnóstico del dolor crónico tras la ATC comienzan por analizar las posibles causas del dolor. Éstas pueden ser intrínsecas, derivadas de la propia articulación e incluyen aflojamiento de la prótesis, infecciones, mal acoplamiento, afectación del tejido blando o el hueso, sinovitis, hipersensibilidad al metal o alergias6. Otras causas pueden no estar relacionadas con la prótesis y pueden ser locales, como la bursitis del trocánter, desgarro del abductor, fatiga o relacionadas con la sutura6, también puede afectar algún daño en los nervios causados inadvertidamente durante la operación6. En un 10 – 15% de los casos, no se encuentra una causa explicable para el dolor12, que se cataloga como idiopático y puede abocar a una cirugía de revisión de consecuencias imprevisibles en cuanto al dolor crónico6.
Es muy importante realizar una detallada historia del paciente antes del examen clínico. En caso de un cambio en el tipo del dolor previo puede indicar una causa quirúrgica, también el lugar exacto afectado6. En el examen físico se debe comprobar si hay diferencia de longitud entre las extremidades, pelvis oblicua o escoliosis6, así como el rango de movimiento.
Las pruebas analíticas pueden indicar una infección. Las técnicas de imagen deben comenzar con la radiografía simple, aunque puede ser necesario realizar resonancias, pruebas de medicina nuclear, escaners…6,9 incluso biopsias de aspiración6.
Si la causa del dolor es un desgarro, la solución debe ser quirúrgica6, mientras que, si se confirma mediante eco Doppler una causa vascular, se debe consultar a un cirujano vascular para programar un bypass9.
La primera línea de tratamiento debe ser conservador con antiinflamatorios y reposo9. Otros tratamientos no quirúrgicos pueden incluir las infiltraciones locales y las terapias de ondas de choque6.
En el caso de que los pacientes pertenezcan a alguno de los citados grupos de riesgo, es conveniente proporcionar apoyo psicológico durante la rehabilitación7. Es importante identificar a estos pacientes incluso antes de la intervención, pues son los que con mayor probabilidad mostrarán insatisfacción con el resultado6. En estos pacientes se debe analizar el nivel de educación, la presencia de comorbilidades y su salud mental6.
Dado que el tratamiento puede ser quirúrgico y no quirúrgico, con crecientes vertientes psicológicas, se impone una estrategia multidisciplinar.



"Detectives del dolor”, es una propuesta
que busca dar a conocer a aquellos investigadores españoles que se encuentran en la primera línea de la investigación en el campo del dolor.
Se trata de una iniciativa de Grünenthal, a través de Dolor.com y avalada por la Universidad Rey Juan Carlos, donde, mediante una serie de entrevistas en formato webinar, conversamos con investigadores básicos y clínicos quetienen algo que aportar al conocimiento del futuro del dolor, tanto de su biología como de su diagnóstico y tratamiento.



INFORMACIÓN PARA PACIENTES
El dolor podría ser un síntoma de una enfermedad o una enfermedad por sí misma. Infórmese sobre los diferentes tipos de dolor y algunos datos interesantes:






